早产低体重儿喂养不耐受的相关因素分析及其护理干预
李玉侠
早产儿又称为未成熟儿,是指胎龄小于37周的新生儿[1]。相关数据显示,我国早产儿发生率呈每年7.76%的增长趋势,且病死率达到12.7%~20.8%[2-3]。虽然,随着医疗科技的不断进步,通过治疗及护理可以使早产儿的存活率得到有效提高,但由于早产儿在出生后各系统器官尤其是消化系统发育不完全[4],导致其出生后极易出现喂养不耐受情况[5],不仅增加了家长的心理及经济负担,也严重影响了早产儿的生存质量。因此,探究早产低体重儿喂养不耐受发生原因及相关影响因素并制定相应的护理措施具有重要意义[6]。本研究选取本院收治的70例早产低体重儿作为研究对象,探究其喂养不耐受相关及独立影响因素,并制定相应的护理措施,以期为以后的早产低体重儿母乳喂养及提高早产低体重儿生存质量作出参考。现报告如下。
1 对象与方法
1.1 研究对象 选取2017年1月—2019年10月本院早产低体重儿70例作为研究对象,其中男46例,女24例;胎龄(31.8±1.1)周;体重(1 978.35±76.00)g。纳入标准:①胎龄≤37周;②出生体重≤2 500 g;③喂养过程中出现腹泻、腹胀及呕吐等喂养不耐受症状;④出生时间≤10 h即入院;⑤监护人知情并签订知情同意书。排除标准:①伴有身体其他脏器器质性病变;②合并先天性畸形、代谢性疾病及宫内窘迫。
1.2 方法
1.2.1 收集统计资料 所需收集资料包括基本资料、临床资料及喂养不耐受情况,其中基本资料包括:性别、胎龄、出生体重、开奶时间及首次喂养时间等;临床资料包括:分娩方式、宫内感染、胎膜早破、胎儿窘迫、窒息、肺炎及贫血等。
1.2.2 研究方法 将发生喂养不耐受情况的早产低体重儿作为研究组,将未发生喂养不耐受情况的早产低体重儿作为对照组。通过单因素方差分析基本资料及临床资料等相关因素对早产低体重儿喂养不耐受的影响,将具有统计学意义的相关因素通过多因素Logistic回归分析其喂养不耐受的独立影响因素。
1.3 统计学方法 采用SPSS 22.0统计软件进行数据分析,计数资料用例(%)表示,对早产低体重儿喂养不耐受的相关影响因素进行单因素分析,行χ2检验。将有统计学意义的影响因素进行多因素Logistic回归分析,以P<0.05为差异有统计学意义。
2 结果
2.1 早产低体重儿喂养不耐受情况 本研究调查结果显示,70例早产低体重儿中,发生喂养不耐受情况29例,其中呕吐3例,奶量不增5例,胃潴留13例,呕吐+奶量不增1例,呕吐+胃潴留1例,奶量不增+胃潴留4例,呕吐+奶量不增+胃潴留2例。
2.2 早产低体重儿喂养不耐受的单因素分析 单因素分析结果显示,胎龄、出生体重、开奶时间、首次喂养时间、胎儿窘迫、肺炎、坏死性小肠结肠炎及使用氨茶碱为早产低体重儿喂养不耐受的相关影响因素(P<0.05),见表1。
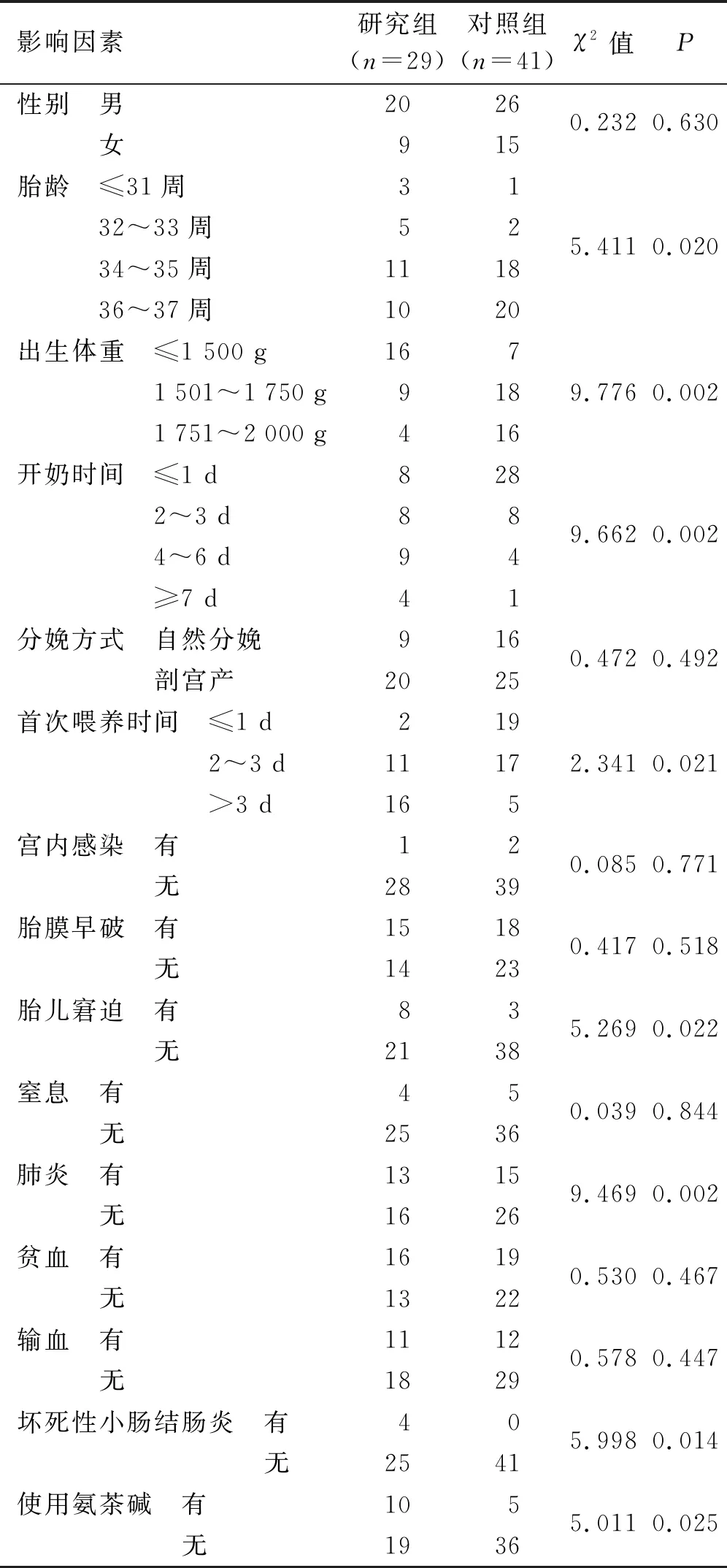
表1 早产低体重儿喂养不耐受的单因素分析 单位:例
2.3 早产低体重儿喂养不耐受的多因素分析 将早产低体重儿喂养不耐受情况作为因变量,将影响因素作为自变量进行多因素分析,赋值情况见表2。多因素分析结果显示,胎龄、开奶时间、胎儿窘迫及使用氨茶碱为影响早产低体重儿喂养不耐受的独立影响因素(OR>1,P<0.05),见表3。

表2 影响因素赋值
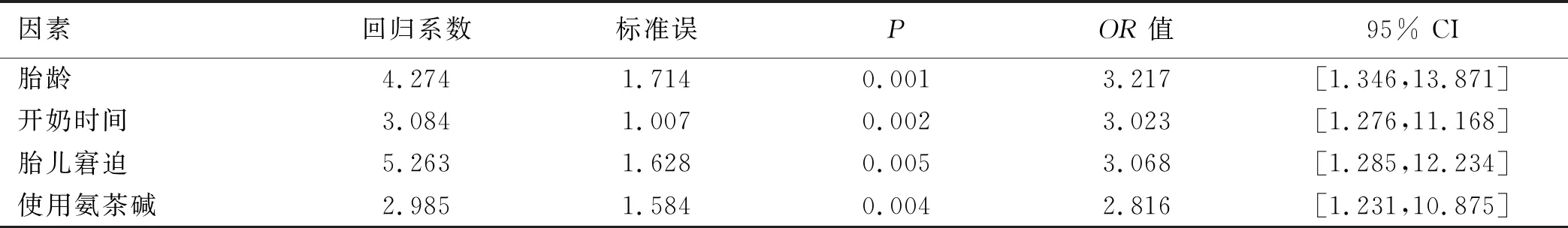
表3 早产低体重儿喂养不耐受的多因素分析
3 讨论
3.1 影响早产低体重儿喂养不耐受的因素分析 本研究调查结果显示,70例早产低体重儿中,发生喂养不耐受29例,单因素分析结果显示,胎龄、出生体重、开奶时间、首次喂养时间、胎儿窘迫、肺炎、坏死性小肠结肠炎及使用氨茶碱为早产低体重儿喂养不耐受的相关影响因素(P<0.05)。多因素分析结果显示,胎龄、开奶时间、胎儿窘迫及使用氨茶碱为影响早产低体重儿喂养不耐受的独立影响因素(OR>1,P<0.05)。
3.1.1 胎龄对早产低体重儿喂养不耐受的影响 本研究结果中,胎龄越低的早产低体重儿喂养不耐受发生率明显更高,这可能与早产低体重儿胃肠动力发育不成熟有关[7]。相关研究显示:新生儿的胃肠动力会随着胎龄的增长而更加成熟,早产低体重儿尤其是≤31周的早产低体重儿其小肠活动通常以低辐无规律收缩为主,且推进性活动量较少,而随着胎龄的不断增长,其小肠蠕动时间、振幅及频率的不断增加,会导致其出现呕吐、腹胀及胃潴留等喂养不耐受等不良表现[8-9]。同时,伴随胃肠道激素的周期性分泌及释放不充分的情况,使得早产低体重儿胃蠕动较弱,因而导致消化及吸收功能偏低。因此,胎龄越低的早产低体重儿喂养不耐受发生率更高。
3.1.2 开奶时间对早产低体重儿喂养不耐受的影响 本研究结果中,开奶时间更短的早产低体重儿喂养不耐受发生率明显更低,这可能与尽早开奶可以促进早产低体重儿胃肠道活动有关[10]。相关研究显示:早期母乳喂养可以促进新生儿胃肠激素的分泌及释放,从而促进早产低体重儿胃肠道结构及消化功能的生长发育[11-12]。同时,早期母乳喂养可以使母婴尽早接触,一方面增进了母婴之间的感情;另一方面对产妇提前开奶也具有促进作用。尽早开奶进行母乳喂养也会使得新生儿获得最佳的吸吮时间,促进其体内激素自我调节,从而有利于喂养不耐受的发生。
3.1.3 胎儿窘迫对早产低体重儿喂养不耐受的影响 本研究结果中,有胎儿窘迫的早产低体重儿喂养不耐受发生率明显更高,这可能与胎儿窘迫所造成的胎儿缺氧及缺血有关[13]。相关研究显示:新生儿在缺氧时会使得其体内血液呈重新分配状态,以供应身体其他重要脏器血流为主,而当早产低体重儿肠胃道出现缺血及缺氧状态时,由于血流供应不足影响其胃肠道激素的分泌及释放,从而导致其肠胃道功能发育延缓,造成喂养不耐受的发生[14-15]。
3.1.4 使用氨茶碱对早产低体重儿喂养不耐受的影响 本研究结果中,使用氨茶碱的早产低体重儿喂养不耐受发生率明显更高,这可能与氨茶碱对胃肠道具有松弛作用有关[16]。相关研究显示:氨茶碱的主要成分为茶碱,可以有效地松弛呼吸道平滑肌,也是治疗新生儿呼吸暂停的主要治疗方式[17-18]。但由于新生儿肠胃道功能发育尚不成熟,在使用氨茶碱的同时会对早产低体重儿胃肠道蠕动带来一定的副作用,如恶心、呕吐等症状,因而造成早产低体重儿喂养不耐受情况的发生。
3.2 护理措施 ①根据早产低体重儿呕吐、腹胀、胃残留奶情况,及时调整喂养方案[19]:当胃内残留奶量约为上次喂奶量的1/3时,则将残奶液再注回胃内,再将奶量补至预计给予量。待状态稳定后,再恢复喂养;如症状不缓解,可以禁食,禁食期间可以用静脉补充营养,当早产低体重儿不耐受症状减轻后,可逐渐增加奶量;②适当使用药物[20]:促进胃动力的药物也可以帮助促进早产低体重儿的喂养耐受,如多潘立酮(多潘立酮)为多巴胺受体拮抗剂,可促进胃排空,增强胃十二指肠运动,协调幽门收缩,增强食管蠕动和下食管括约肌的张力。但早产低体重儿的血脑屏障发育不成熟,多潘立酮可能会引起锥体外系症状,应在医生指导下使用,使用剂量不宜过大;③严格控制氨茶碱使用规范[21]:新生儿在使用氨茶碱治疗的时候,一定要注意控制治疗周期,以尽量减轻药物副作用对孩子的影响。并且我们在使用药物的时候,要密切关注孩子的身体状况,如果孩子出现呕吐,发烧等不适的症状,应该立刻停药。
综上所述,本研究选取早产低体重儿喂养不耐受发生率为41.43%,显示发生率偏高。多因素分析结果显示,胎龄、开奶时间、胎儿窘迫及使用氨茶碱为影响早产低体重儿喂养不耐受的独立影响因素,通过及时调整喂养方案、适当使用药物及严格控制氨茶碱的使用规范为降低早产低体重儿喂养不耐受发生率的有效方式。

