超长方案中不同启动策略对多囊卵巢综合征患者IVF结局的影响
熊巍,廖莉婷,周远征*,孙正怡,王含必,甄璟然,陶陶,王雪,桂婷,肖亚玲,邓成艳,郁琦
(1.中国医学科学院 北京协和医学院 北京协和医院妇产科,国家妇产疾病临床研究中心,北京 100730;2.钦州市第一人民医院 妇产科,钦州 535000)
多囊卵巢综合征(Polycystic ovary syndrome,PCOS)是一种常见的妇科内分泌疾病。根据 2003 年鹿特丹诊断标准,我国育龄期妇女的患病率为5.6%[1-2]。患有PCOS的妇女常常合并不孕,由于其长期卵泡选择障碍,体外受精-胚胎移植(IVF-ET)成为有生育要求的PCOS患者的重要选择。PCOS患者在进行IVF治疗时,拮抗剂方案虽然是目前推荐的首选方案,但是促性腺激素释放激素激动剂(GnRH-a)超长方案能对垂体降调节,可更好地改善盆腔环境和子宫内膜容受性,可能更有利于胚胎着床,得到更高的临床妊娠率,特别是对拮抗剂方案失败的患者仍不失为一种优选的治疗方案[3]。目前,有关PCOS患者应用超长方案的治疗报道不多,探讨该方案中应用何种类型的促性腺激素药物启动卵巢刺激对妊娠结局的影响尚未见报道。使用高纯度尿促性素(HP-HMG)联合重组人促卵泡生成素(rFSH)进行卵巢刺激,可以同时补充FSH和LH,现已被用于辅助生殖技术来治疗不孕患者[4]。本研究针对PCOS合并不孕患者在IVF超长方案治疗中,比较HP-HMG联合rFSH与单纯rFSH进行卵巢刺激启动对IVF治疗妊娠结局的区别,以探究其在辅助生殖中的应用价值。
资料与方法
一、研究对象
选择2017年10月至2019年9月在北京协和医院生殖中心行IVF-ET治疗的PCOS患者。PCOS诊断参照2003年美国生殖医学会(American Society for Reproductive Medicine,ASRM) 及欧洲人类生殖与胚胎学会(European Society of Human Reproduction and Embryology,ESHRE) 在鹿特丹会议上推荐的诊断标准[5]。
纳入标准:(1)年龄22~42岁;(2)符合PCOS诊断标准;(3)不孕症(正常性生活,未避孕同房超过1年的不孕者);(4)基础FSH(bFSH)<10 U/L;(5)经阴道超声检查、子宫输卵管造影和宫腔镜检查证实子宫解剖形态正常,B超检查无卵巢囊肿;(6)采用超长方案垂体降调节者;(7)男方精液常规检查在卵巢刺激期间基本正常,或轻度少、弱精症;(8)近一个周期未用过卵巢刺激药物。排除标准:(1)高泌乳素血症或其他显著的全身性疾病(内分泌或代谢异常);(2)合并重要脏器功能不全者;(3)生殖系统肿瘤者;(4)输卵管积水、免疫等因素致不孕者;(5)因糖尿病、心脏病等不宜妊娠者;(6)临床资料不完整。
本研究共纳入96例患者。应用超长方案降调节,根据启动药物不同将患者分为两组:应用HP-HMG(贺美奇,75 U/L,辉凌制药,德国)联合rFSH(果纳芬,75~225 U/L,默克雪兰诺,意大利)为研究组(HP-HMG+rFSH组,49例);单用rFSH(果纳芬,150~300 U/L)启动者为对照组(rFSH组,47例)。
二、研究方法
1.促排卵方案:所有患者均采用超长方案,在月经第2天应用GnRH-a长效制剂(达菲林,益普生,法国)3.75 mg降调节28~36 d。降调完成标准:血清E2≤146.4 pmol/L、子宫内膜厚度≤5 mm、卵泡直径<10 mm。启动日检测血清FSH、LH、E2、T水平,并行经阴道B超测量卵泡大小,启动促性腺激素(Gn)分别用HP-HMG+rFSH或单用rFSH。使用Gn第5天超声监测卵泡发育情况,并检测血清LH、E2水平,调整用药的剂量,每1~2 d行超声监测卵泡大小并根据雌激素水平调整药物用量。当有2个以上优势卵泡直径18 mm、平均每个优势卵泡E2水平为1 101 pmol/L左右时定为HCG日,注射绒促性素(HCG)250 μg,36 h后行常规取卵;取卵后第3天超声引导下行卵裂期胚胎移植。
2.胚胎评估:取卵后第3天对胚胎评分,Ⅰ级:胚胎发育速度正常,胚泡均匀,数目相等,胞浆均匀,无空泡,碎片不超过5%;Ⅱ级:胚胎发育正常,卵裂球均匀或近似均匀,数目均匀或近似相等,细胞质均匀,无空泡,碎片占5%~10%;Ⅲ级:胚胎发育速度大致正常,卵裂球不均匀/均匀,数目不均等/均等,细胞质中有少量空泡,碎片少于15%;Ⅳ级:胚胎发育异常,胚泡不均匀,数目不均匀,细胞质不均匀,大量液泡,碎片超过15%。有6~10个卵裂球、评分Ⅱ级以上者为优质胚胎。
3.妊娠判断:移植后14~16 d检测血β-HCG水平,β-HCG>5 U/L判断为HCG阳性;移植后30 d行阴道B超检查,可见孕囊者确定为临床妊娠,包括宫内妊娠和异位妊娠。
4.观察指标:患者一般资料,包括年龄、体重指数(BMI)、不孕年限、启动日生殖激素水平;促排卵情况,包括FSH用量、Gn天数、获卵数、受精卵数、卵裂数、优胚数等;妊娠结局,包括种植率、临床妊娠率、异位妊娠率、早期流产率、活产率等。
受精率=受精卵数/获卵总数×100%;卵裂率=卵裂胚胎数/受精卵数×100%;优质胚胎率=优质胚胎数/总卵裂胚胎数×100%;种植率=孕囊数/移植胚胎数×100%;活产率=活产周期数/移植周期数×100%;早产率=<37周活产周期数/移植周期数×100%;早期流产率=<20周流产周期数/临床妊娠周期数)×100%;临床妊娠率=临床妊娠周期数/移植周期数×100%;持续妊娠率=孕周≥20周周期数/移植周期数×100%。
三、统计学分析
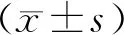
结 果
一、一般情况比较
本研究纳入96例患者,其中rFSH组47例,HP-HMG+rFSH组49例,仅选取第一次新鲜移植数据进行分析。两组患者的年龄、BMI、不孕年限、启动日生殖激素水平比较均无统计学意义(P>0.05)(表1)。

表1 两组患者一般资料比较(-±s)
二、临床治疗指标
1.两组患者药物使用情况比较:rFSH组的FSH起始剂量显著大于HP-HMG+rFSH组(P<0.05),两组间FSH总量、Gn使用天数比较无统计学差异(P>0.05)(表2)。
2.两组促排卵情况及实验室指标比较:rFSH组获卵数显著大于HP-HMG+rFSH组(P<0.05);两组间MⅡ期卵母细胞数、受精卵数和受精率比较均无统计学差异(P>0.05)。rFSH组的卵裂数显著大于HP-HMG+rFSH组(P<0.05),而优质胚胎数、优质胚胎率均显著小于HP-HMG+rFSH组(P<0.05)(表2)。

表2 两组患者促排卵及实验室指标比较[(-±s),%]
3.两组患者IVF-ET妊娠结局比较:HP-HMG+rFSH组的活产率(54.7%)显著高于rFSH组(32.4%)(P<0.05),rFSH组临床妊娠率、持续妊娠率,种植率均低于HP-HMG+rFSH组,但差异无统计学意义(P>0.05)。rFSH组预防OHSS周期取消率(21.3%)略高于HP-HMG+rFSH组(14.3%),但差异无统计学意义(P>0.05);两组移植后中重度OHSS 发生率比较无统计学差异(P>0.05)(表3)。

表3 两组患者妊娠结局比较(%)
讨 论
卵巢刺激是多囊卵巢患者辅助生殖过程中首要而关键的一步。目前,国外对PCOS的研究多集中在拮抗剂与短效激动剂的比较,而对长效激动剂特别是超长降调方案应用相对较少[6]。PCOS患者由于体内高LH和高雄激素使卵泡过早发生黄素化,较易闭锁,而长效GnRH-a进行垂体降调节不易引起LH降调不全,并能够明显改善子宫内膜的容受性[7]。许定飞等[3]报道应用超长方案的PCOS患者,种植率和临床妊娠率明显高于拮抗剂方案。因此PCOS患者使用超长方案仍然有一定的临床应用价值。但需注意超长降调节方案不但会引起FSH的抑制,而且会使部分患者在卵巢刺激周期启动时血清LH水平降低。LH在卵泡正常发育、排卵中扮演和FSH同等重要的作用。若LH水平过低,可能导致卵泡发育不均,卵巢反应低下,卵母细胞质量下降,子宫内膜发育同步性欠佳,降低妊娠率,增加早期流产率[8-9]。龚斐等[10]的研究显示,患者使用改良超长方案联合rFSH和rLH刺激卵泡发育能获得满意降调节、提高卵母细胞质量、提高临床妊娠率、减少OHSS发生。但近来学术界在卵巢刺激过程中补充LH仍存有争议。造成研究结果不一致的原因主要如下:(1)LH与FSH的比例似乎对结果有显著影响,但LH与FSH的最佳比例尚未达成共识;(2)各种研究中补充的LH药物类型各不相同。大多数研究主要比较的是rLH+rFSH和单用rFSH,或HMG与rFSH单独比较[11-13],目前还尚未发现在多囊卵巢患者中应用HMG+rFSH与rFSH进行卵巢刺激的比较研究。HP-HMG以HCG的形式提供外源性LH活性,以1∶1比例提供FSH和LH[14]。HP-HMG中HCG能与LH受体结合时间较LH更长,且半衰期长于LH,作用时间也比LH更持久[15]。因此,我们的研究聚焦在卵巢刺激启动时联合使用HP-HMG+rFSH与单用rFSH对IVF结局影响的比较。
本研究发现,rFSH组的获卵数显著大于HP-HMG+rFSH组,但该组的优质胚胎数并没有随之增多。相反,HP-HMG+rFSH组获得优质胚胎的个数和比例反而优于rFSH组。其可能的原因是rFSH比HP-HMG在促进获卵数方面的效能更高,但卵母细胞数目的增加并不意味着一定可以转化为优质胚胎数目的增加。这与之前Li等[16]、Platteau等[17]报道基本相符。多囊卵巢患者卵巢刺激后卵母细胞成熟度可能并不尽如人意。卵母细胞质量差,受精率低,流产率高仍然是PCOS患者在接受IVF治疗时的主要问题[18]。Sunkara等[19]分析了400 135个IVF治疗周期,发现获卵数与活产率呈非线性关系,获卵数超过合适范围,活产率将明显下降。Ji等[20]的研究也证实了这一观点。提示我们,卵巢刺激的目标不应因追求获得卵母细胞数量的最大化,而忽视了卵母细胞的质量及发育潜力。
Kollmann等[21]研究认为,HP-HMG在改善多囊卵巢患者的胚胎质量、提高其持续妊娠率和活产率方面优于rFSH。这可能与HP-HMG能降低胚胎碎片化有关。HMG有足够的LH水平与FSH产生协同作用,促进卵丘颗粒细胞和卵母细胞浆发育,进而提高了卵母细胞的质量和胚胎质量[22]。另外,在卵巢刺激早期就开始添加HP-HMG可能会带来其他获益。在早期添加HCG一般需要在第6天才达到血浆稳态,而与此同时特异性颗粒细胞受体也刚刚形成[23],此时HCG可支持较大卵泡的生长并促进其成熟,因此能有利于卵泡的筛选,并促进卵泡发育,从而可增强卵巢反应性并改善妊娠结局。最近的研究表明,卵巢刺激早期使用HP-HMG与活产率提高相关[24-27]。这可能也正是本研究中HP-HMG+rFSH组临床妊娠率、持续妊娠率、种植率、活产率高于rFSH组的原因。本研究为补充外源性HP-HMG可能减少获卵数但可提高卵母细胞质量的理论提供了支持,同时也表明外源性LH活性在改善卵母细胞的质量方面起着重要作用。
由于PCOS的病理生理和临床特征,患者常表现为长期卵泡选择障碍,募集的卵泡停滞在小窦卵泡阶段,小卵泡不完全闭锁[28]。PCOS患者的卵巢刺激的药物阈值较窄,在卵巢刺激过程中很容易出现对刺激药物的抵抗和/或过度反应[21]。FSH剂量较小时常出现卵巢内小卵泡的募集增加,小卵泡过多,而优势卵泡不足。一旦稍微超过临界值,容易出现多个卵泡同时发育,雌激素浓度剧增发生OHSS等严重并发症。与正常妇女相比,PCOS患者有更高的周期取消率[29]。同样,本研究中rFSH组因存在OHSS风险取消移植的患者比例高于HP-HMG+rFSH组,但由于样本量较少,差异未达到统计学意义。有文献提示,LH在早卵泡期减少小卵泡的募集,加强优势卵泡的选择;在晚卵泡期促进大卵泡的发育,减少获卵数,因此也降低了OHSS的风险[30]。卵巢刺激周期中加入HP-HMG可提高LH活性。Turkcapar等[31]发现在对多囊卵巢患者的卵巢刺激过程中使用HMG能明显降低OHSS的发生,这与我们的研究结果一致。由于对OHSS高风险的患者采取了一些预防措施,包括取消移植、给予药物治疗等,因此在本研究中,两组中重度OHSS的发生率相似。
综上所述,PCOS患者使用rFSH获得的卵母细胞数量多于使用HP-HMG+rFSH者,但HP-HMG+rFSH能改善胚胎质量,提高活产率,还可能降低OHSS周期取消率。因此可推测,HP-HMG联合rFSH的方案可能在超长方案降调节后改善PCOS患者的胚胎质量,提高活产率。未来希望扩大样本量进行设计严格的前瞻性多中心的研究,进一步确定其临床应用价值。

