2型糖尿病患者医院-家庭过渡期间用药偏差状况分析
魏宣宣,王文佳,田凯琴,张梦
郑州大学第一附属医院药学部,郑州 450040
截至2020 年,我国是世界范围内糖尿病患者数量最多的国家,且超过90%的患者为2 型糖尿病(diabetes mellitus type 2,T2DM)[1]。T2DM 的高发人群为老年患者,该群体多数合并多种并发症和慢性疾病,需要同时服用多种药物,因此药品不良事件的发生率明显高于其他群体[2]。当患者从完成住院治疗过渡到家庭治疗时,极易出现因药物使用不规范而导致的药品不良事件[3]。医院-家庭过渡期是指患者由出院当日返回家中的8 周内,该阶段可能因治疗场所的变化和患者对医嘱用药的理解等因素而出现用药偏差,诱发药品不良事件,影响家庭治疗效果[4]。既往有相关研究提示[5],近40%的老年患者在医院-家庭过渡期内会出现用药偏差,造成治疗效果低下,增大再住院发生率等不良临床结局。因此,本研究分析了T2DM 患者医院-家庭过渡期间用药偏差状况,探索了用药偏差发生的危险因素,以期为临床治疗提供参考依据。现报道如下。
1 资料与方法
1.1 一般资料
回顾性选取2020 年1 月~2022 年1 月来某院住院治疗的T2DM 患者598 例作为研究对象,进行资料分析。其中,男性309 例,女性289 例;年龄37~81 岁,平均年龄(58.39±5.93)岁。依据患者出院7 天电话随访的用药偏差评估工具(medication discrepancy tool,MDT)评估结果将其分为偏差组(n=347)和对照组(n=251)。偏差组:男性173 例,女性174 例;年龄39~81岁,平均年龄(57.38±5.39)岁。对照组:男性136 例,女性115 例;年龄37~79 岁,平均年龄(59.23±4.32)岁。两组患者一般资料比较无统计学差异(P>0.05),具有可比性。
纳入标准:①参考《中国2 型糖尿病防治指南(2017 年版)》[6]中相关T2DM 诊断标准(餐后2h 血糖≥11.1mmol/L,空腹血糖≥7.0mmol/L,糖化血红蛋白≥6.5%),于该院确诊为T2DM 者。②年龄18 岁及以上者。③出院医嘱内长期治疗药物种类(分类标准参照美康合理用药信息支持系统完成)≥1 种者。④具有正常交流能力且神志清楚者。⑤各项资料均完整者。
排除标准:①出院后转至其他医疗机构治疗者。②听力障碍或智力障碍者。③生活完全不能自理者。④中途失访或资料缺失者。
1.2 研究方法
查阅既往资料和相关文献,确定并采用调查法收集598 例T2DM 患者的相关资料,查阅院内所记录的患者入院时各项社会人口学资料和临床资料,分析并开展研究。①社会人口学资料[7]:包括性别、年龄、受教育程度、婚姻状况、就业状况、医保类型、家庭关怀度指数等。②临床资料[7]:包括合并疾病数量、糖尿病家族史、糖尿病病程、Morisliy 服药依从性量表(Morisky medication adherence scale,MMAS-8)评分、糖尿病自我管理行为量表(summary of diabetes self care activities,SDSCA)评分、合理用药效能量表(self-efficacy for appropriate medication use scale,SEAMS)评分、入院时所采集的实验室基线数据[纤维蛋白原(fibrinogen,FBG)、糖化血红蛋白、甘油三酯(triglyceride,TG)、总胆固醇(total cholesterol,TC)、胰岛素抵抗指数(homeostasismodel assessment,HOMA-IR)]、住院时间、出院医嘱药物数量、每周监测血糖次数、并发症数量。③采用MDT 评估患者医院-家庭过渡期间用药偏差情况。将发生至少1 次用药偏差患者归为用药偏差,统计用药偏差情况。
1.3 统计学方法
采用SPSS22.0 软件进行数据统计学分析。计量资料以±s 表示,采用t检验;计数资料以n(%)表示,采用χ2检验,Logistic 多因素分析T2DM 患者医院-家庭过渡期间用药偏差的危险因素。P<0.05 为具有统计学差异。
2 结果
2.1 两组患者社会人口学资料比较
通过偏差组和对照组患者的社会人口学资料比较,发现偏差组患者的家庭关怀度指数低于对照组,具有统计学差异(P<0.05)(表1)。

表1 两组患者社会人口学资料比较 n(%)
2.2 两组患者临床资料比较
通过比较偏差组和对照组患者的临床资料,发现偏差组患者的MMAS-8 评分、SDSCA 评分、SEAMS 评分均低于对照组,出院医嘱药物数量≥5种、每周监测血糖次数<3 次的占比高于对照组,具有统计学有差异(P<0.05)(表2)。
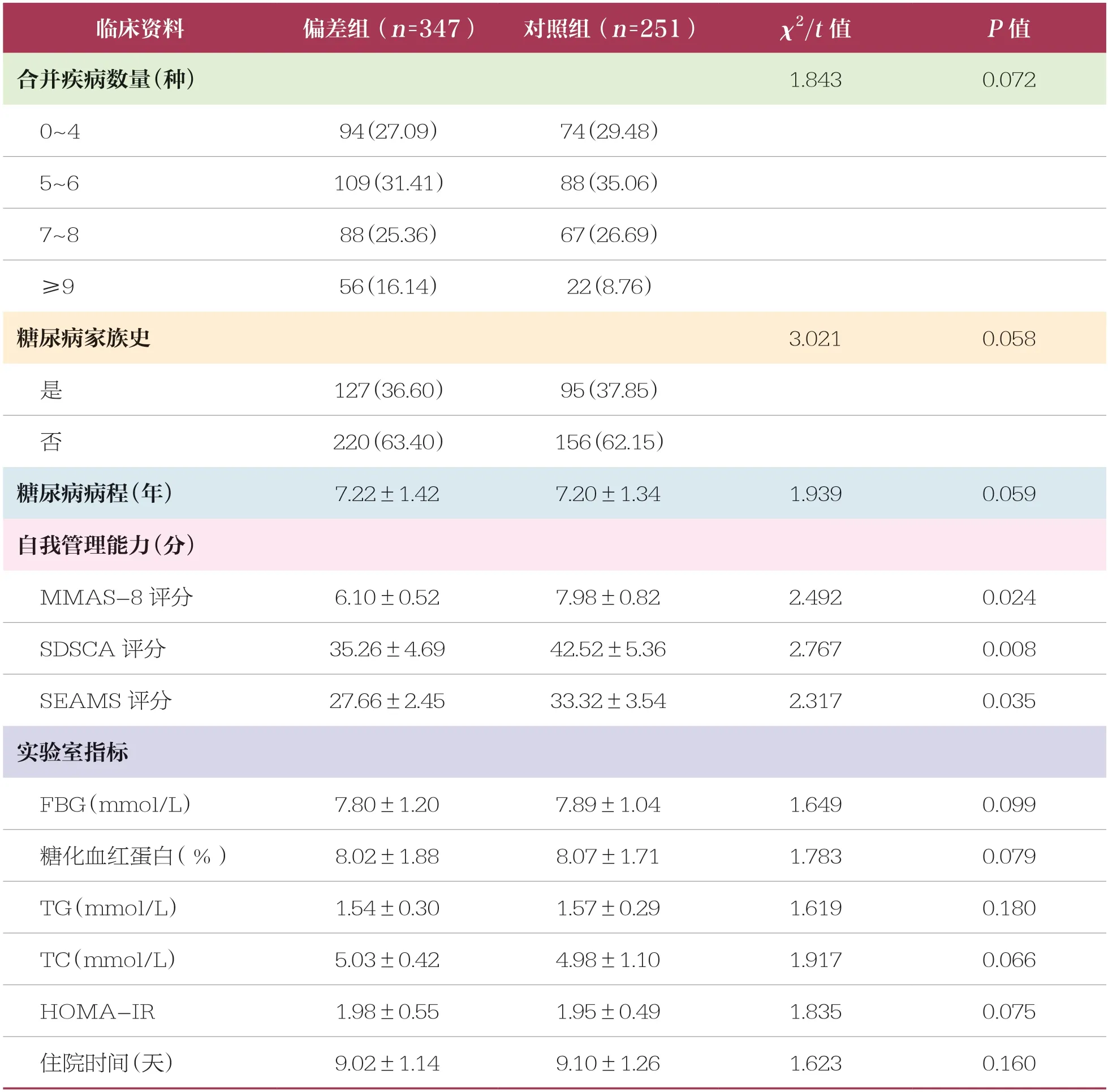
表2 两组患者临床资料比较 n(%)
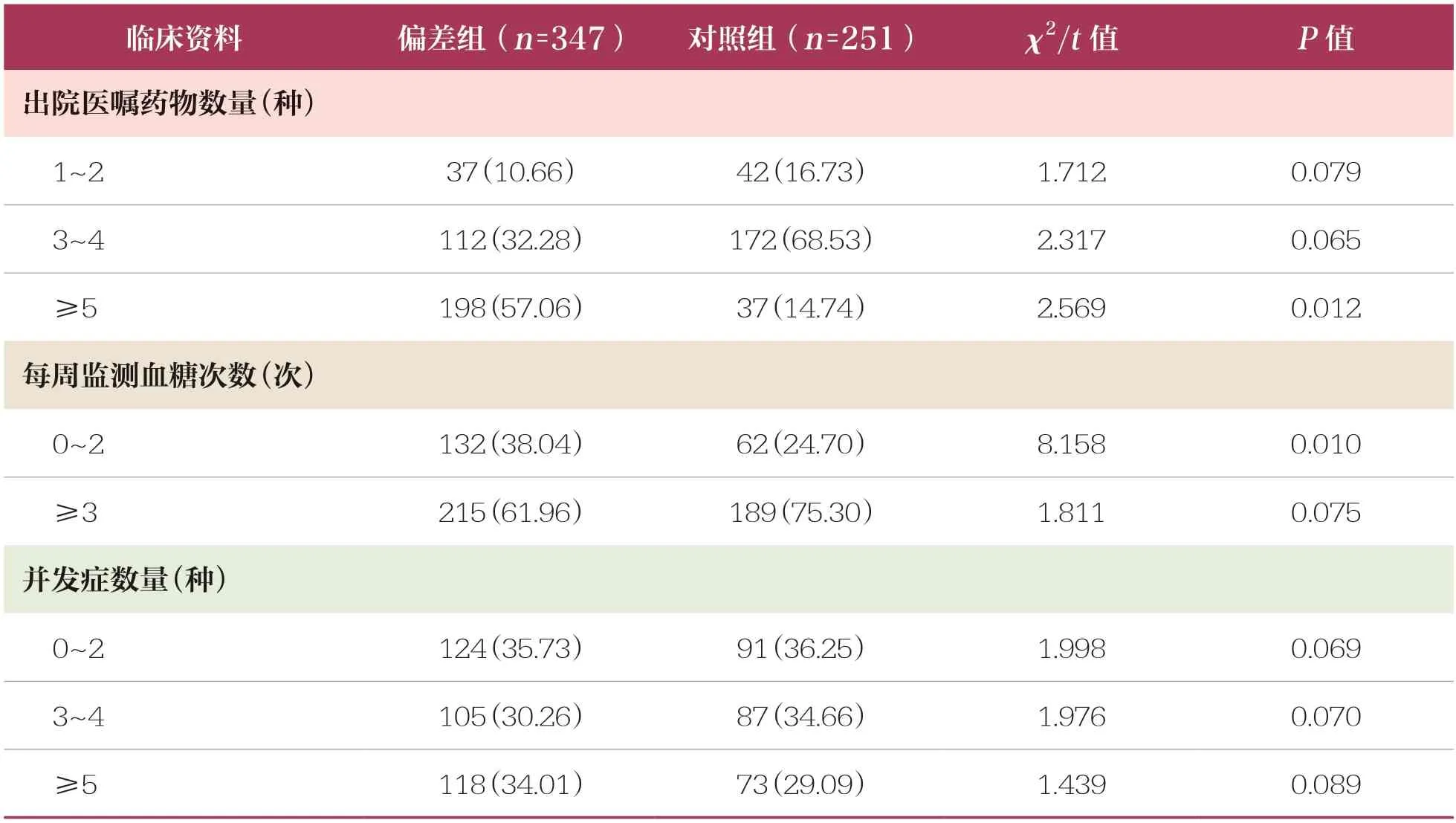
续表
2.3 T2DM 患者医院-家庭过渡期间用药偏差危险因素的Logistic 多因素分析
以表1 和表2 内两组间比较具有统计学差异的指标为基础进一步分析,设置存在用药偏差=1,无用药偏差=0,以逐步后退法进行多因素分析,以各因素的中位数值为分界值,家庭关怀度指数<7、MMAS-8 评分<7 分、SDSCA 评分<40 分、SEAMS 评分<30 分、出院医嘱药物数量≥5 种、每周监测血糖次数<3 次为T2DM 患者医院-家庭过渡期间用药偏差的危险因素(P<0.05)(表3)。
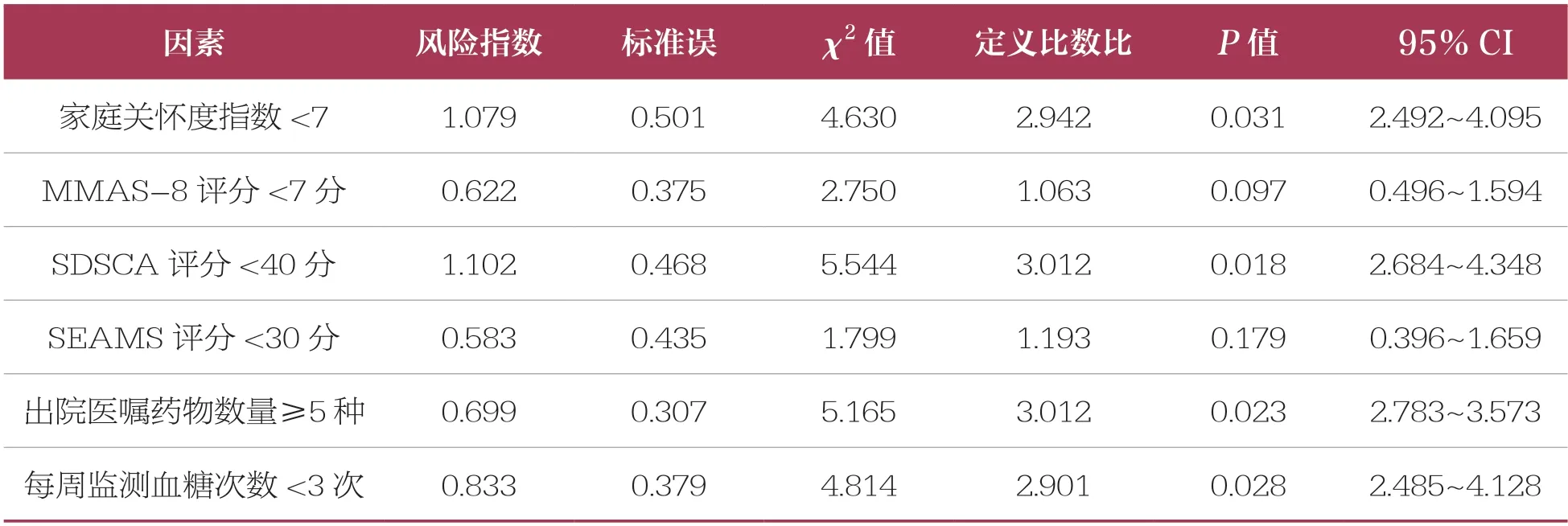
表3 T2DM 患者医院-家庭过渡期间用药偏差危险因素的Logistic 多因素分析
2.4 T2DM 患者医院-家庭过渡期间用药偏差原因分析
通过统计患者医院-家庭过渡期间用药偏差的原因,发现T2DM 患者医院-家庭过渡期间用药偏差的主要原因为患者无意不依从、出院药物教育不详细、患者有意不依从(表4)。
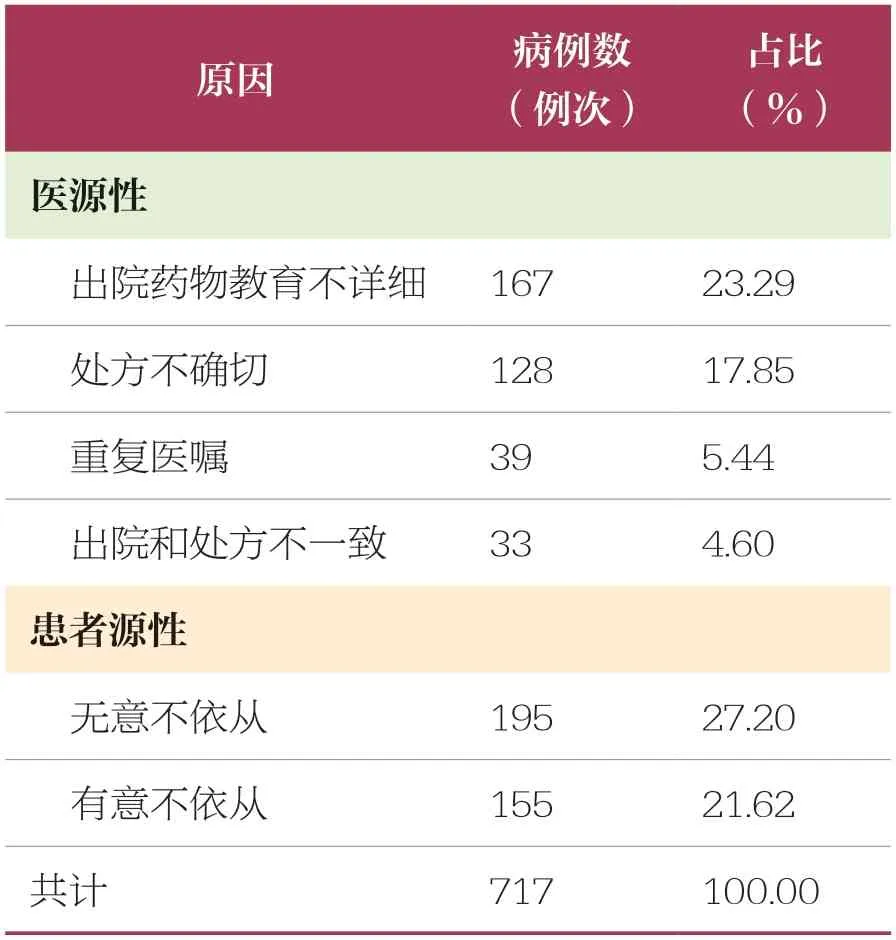
表4 T2DM 患者医院-家庭过渡期间用药偏差原因分析
3 讨论
目前,国内外学者均非常重视老年慢性病患者出院后的服药情况。近年来,临床中关于老年慢性病患者医院-家庭过渡期用药偏差的研究也逐年增加。相关研究显示[8-9],老年慢性病患者医院-家庭过渡期用药偏差的发生率为14%~94%不等,且超过10%的患者至少存在1 项用药偏差。而目前国内对于用药偏差的研究尚处于起步阶段,虽然有学者探究了部分慢性疾病患者医院-家庭过渡期用药偏差的情况[10],但关于T2DM 患者用药偏差的具体研究仍较少。而T2DM 作为临床常见慢性疾病之一,且患病人数逐年增多,应当加强重视,以改善临床疗效。因此,本研究分析了T2DM 患者医院-家庭过渡期间用药偏差状况,对临床治疗具有重要意义。
家庭关怀度指数越高提示患者对家庭功能的满意度越高,当该指数<7 分时提示患者可能存在消极、焦虑、抑郁等负性情绪,主观幸福感降低,极易出现有意不依从等情况,增加用药偏差的发生率[11]。MMAS-8 评分能够有效反映老年糖尿病的服药依从性,该评分<7 分提示患者服药依从性较差,可能因身体不适等因素而自行加减药量,造成用药偏差[12]。SDSCA 评分<40 分提示患者对自身运动、血糖监测、吸烟等行为的管理能力较差,可能因运动、饮食等情况而自行调节或停止使用药物,诱发用药偏差[13]。SEAMS 评分降低提示患者服药的自我效能相对较差,无法对困难或不确定情况下的服药情况进行管理,可能出现自行调节药物服用时间或停药的情况,造成用药偏差[14]。本研究查阅既往文献,选取与慢性病患者用药密切相关的因素展开回顾性分析,结果显示家庭关怀度指数<7、MMAS-8 评分<7 分、SDSCA 评分<40分、SEAMS 评分<30 分、出院医嘱药物数量≥5 种、每周监测血糖次数<3 次为T2DM 患者医院-家庭过渡期间用药偏差的危险因素(P<0.05)。既往有研究指出[15-16],近1/3 的老年人群每日服药5~9 种,其中12%的患者甚至服用超过10 种药物,服药数量是造成用药偏差的重要因素之一。本研究中出院医嘱药物数量≥5 种的患者可能会因服用药物数量过多而出现用药偏差。同时每周监测血糖次数<3 次的患者对自身血糖控制情况较差,无法明确病情的具体状况,私自调整服药剂量而导致用药偏差[17]。在进一步分析中,T2DM 患者医院-家庭过渡期间用药偏差的主要原因为患者无意不依从、出院药物教育不详细、患者有意不依从,导致用药偏差的原因也与上述危险因素密切相关,临床中可由上述原因入手提出有效措施,以降低用药偏差发生率,改善临床疗效,但这在本研究中并未体现,今后仍需进一步研究。本研究中将药源性高血糖不良反应报告严重程度作为因变量进行Logistic 回归分析,结果显示既往有血糖异常史相对于既往无血糖异常史的患者OR值(95%CI)为0.612(0.420~0.892),P=0.011,因此可以认为既往有血糖异常史是保护因素。本研究参考薛文俊等[18]的分组方法,依据T2DM 患者出院7 天电话随访的MDT 评估结果分为偏差组和对照组。电话随访由责任护士完成,因出院仅7 天,统计率和完成率均为100%,完成率非常高。
本研究一定的局限和不足,如所选取的样本均来自同一医院,结果准确性可能受到地域性因素的影响,临床参考价值有限。今后仍需扩大样本量的纳入范围进一步提高结果的准确性和实用性。此外,本研究结果仅具有统计学差异,主要是从数字上有某种规律,其可作为现实生活的参考,但不是百分之百与现实生活吻合。由于统计误差、数据巧合等原因,有统计学差异的某些假设和规律可能会与现实生活不符,今后也需进一步探究。
综上所述,家庭关怀度指数、MMAS-8 评分、SDSCA 评分、SEAMS 评分、出院医嘱药物数量、每周监测血糖次数均会影响T2DM 患者医院-家庭过渡期间用药偏差情况,可针对上述因素提供有效干预措施,以降低用药偏差发生率。

