老年女性急性心肌梗死致心力衰竭的临床特征和危险因素
尚晨黧 王丽超
过去几十年来,尽管科学家们在心肌梗死的发病机制、诊断方法、治疗手段等方面取得了显著的进步,但是根据最新的统计数据,缺血性心脏病仍然是西方国家男性和女性最常见的死因之一[1]。心肌梗死发生后,无并发症者的病死率为7%~10%;有并发症者,特别是有心力衰竭患者中病死率高达30%~50%[2]。因此,如何有效地预防和治疗心肌梗死后的并发症,尤其是心力衰竭,是目前医学界关注的焦点问题之一。目前研究发现,心肌梗死的主要和严重并发症之一是心力衰竭,心力衰竭既可急性伴随心肌梗死发生,也可作为晚期后遗症发生[3]。心力衰竭是指心脏不能满足机体正常代谢所需的血液灌注量,导致全身或局部组织器官缺血缺氧和代谢紊乱的一种综合征[4]。它是心肌梗死最常见和最严重的并发症之一,也是导致心肌梗死患者长期死亡和住院率增加的主要原因[5]。根据不同的发生时间和程度,心力衰竭可以分为急性和慢性2种类型。急性心力衰竭通常在心肌梗死发生后立即或数小时内出现,表现为呼吸困难、胸闷、咳嗽、咯血等症状,危及患者的生命安全。慢性心力衰竭则是在心肌梗死后数周、数月或数年后逐渐形成的一种持续性状态,表现为乏力、水肿、气促、活动耐量下降等症状,严重影响患者的生活质量[6]。心脏重塑是急性心肌梗死(acute myocardial infarction,AMI)后患者心力衰竭(heart failure, HF)发病机制的根本基础。如今,心脏重塑意味着心肌结构和功能紊乱的复杂过程,指的是破坏性心肌超负荷和功能性心肌的丧失[7]。研究显示,女性、高血压、颈动脉狭窄、主动脉瓣疾病、吸烟、酗酒或滥用药物(如氯丙嗪类药物等)均是心力衰竭的危险因素,其中女性比男性神经活性水平更高,容易引起动脉血管壁硬化,进而导致心肌肥厚、心力衰竭[8]。了解不同人群之间在心肌梗死后发生心力衰竭的差异性是非常重要的,有助于找出影响心力衰竭发生的危险因素,制定个体化的预防和治疗方案,提高治疗效果和安全性。本研究旨在对比老年男女性患者急性心肌梗死后心力衰竭的临床特点、危险因素,总结了目前重点的研究思路,以更好地预测结果,为临床工作提供良好的治疗方案。
1 资料与方法
1.1 一般资料
随机选取北京市顺义区医院心血管内科2021年1—12月收治的80例老年急性心肌梗死患者(>60岁)的临床资料。纳入标准:(1)患者符合《急性心肌梗死中西医结合诊疗指南》[9]。(2)自主意识清晰、生命体征平稳者。(3)年龄>60岁。(4)患者及其近亲家属知情同意。排除标准:(1)其他原因导致心力衰竭者。(2)严重心脏疾病:如严重心律失常、重症瓣膜关闭不全等者。(3)合并PCI术后并发症者。(4)严重肺肝肾功能不全者。(5)存在精神疾病,且无法配合治疗者。(6)恶性肿瘤者。按性别分层的随机对照试验,把这80例患者分配到2个平行的干预组。女性40例作为观察组,年龄65~75岁,平均(70.25±2.76)岁;合并高血压23例,合并高血脂25例。男性40例作为对照组,年龄65~75岁,平均(69.72±2.98)岁;合并高血压25例,合并高血脂26例。
1.2 方法
从医院的电子病历系统中检索了2021年1—12月期间就诊的80例老年急性心肌梗死患者(>60岁)的临床资料,按照性别进行分组后,对比2组临床特点。
1.3 观察指标
对比2组患者的临床特点:基本资料(包括年龄、病程等)、心功能分级、生化标志物[心肌酶、B型钠尿肽(N terminal pro B type natriuretic peptide,NTproBNP)等]、多支病变比例(主要血管包括左前降支、左旋支、右冠状动脉主干及其分支血管)等,并对心肌梗死患者心力衰竭的相关危险因素进行分析。
(1)基本资料:包括年龄、性别、病程、既往史、并发症等,以了解2组患者的人口学和病史特点。
(2)评估心肌梗死后心力衰竭严重程度的最简单和最广泛使用的方法是1967年KILLIP等提出的分级法,即Killip分级[10]。具体的分级方法如下,Ⅰ级:无心功能不全的迹象,如呼吸正常、肺部无湿啰音、无第三心音等。这类患者的心脏负荷和输出量基本正常,左室充盈压稍有升高或心搏量稍有减少。Ⅱ级:有轻度左心衰竭的证据,如呼吸困难、肺底有湿啰音和室性期前收缩等。这类患者的心脏负荷和输出量明显降低,左室充盈压升高但<20 mmHg(1 mmHg=0.133 kPa)。Ⅲ级:有重度左心衰竭的证据,如呼吸急促、咳嗽、咳粉红色泡沫痰等。这类患者的心脏负荷和输出量严重降低,左室充盈压明显增高(≥20 mmHg),周围血管阻力增高,血压正常或降低。Ⅳ级:有心源性休克的证据,如尿少、四肢发冷、表情淡漠等。这类患者的心脏负荷和输出量极度降低,左室充盈压降低,血压低至休克水平。
(3)生化标志物:包括心肌肌钙蛋白Ⅰ(troponin Ⅰ,TnⅠ)、NT-proBNP等,以反映2组患者的心肌损伤程度和心脏负荷情况。
(4)多支病变比例:通过冠状动脉造影(coronary angiography, CAG)检查,观察2组患者冠状动脉中有多少支主要分支存在≥50%的狭窄或闭塞。冠状动脉中有2支或更多的主要分支存在≥50%的狭窄或闭塞称为多血管疾病(microvascular disease, MVD)。MVD是冠心病的一种严重形式,它影响了心脏的多个部位,导致心肌缺血缺氧和坏死。
1.4 统计学处理
采用SPSS 25.0统计学软件进行分析。计量资料以(±s)表示,组间比较采用独立样本均数t检验;计数资料用n(%)表示,行χ2检验。P< 0.05为差异有统计学意义。
2 结果
2.1 2组患者基本情况分析
观察组的发病年龄、病程、心梗后心衰次数和就诊时间均高于对照组,差异有统计意义(P< 0.05),见表1。
表1 观察组与对照组基本情况比较(±s)
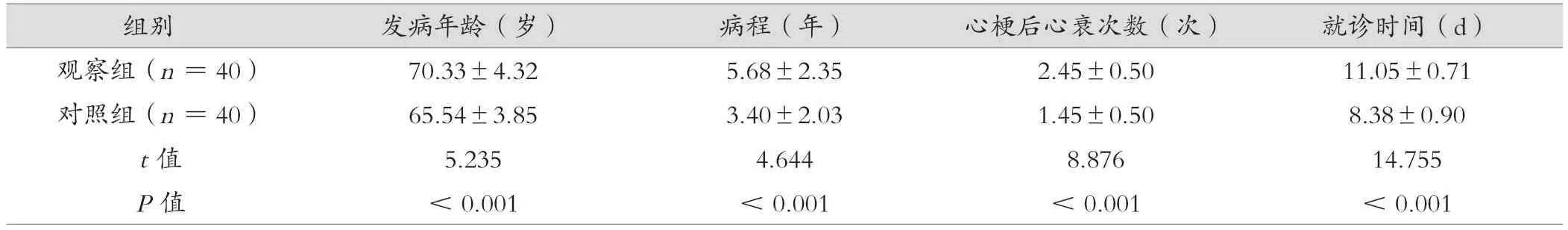
表1 观察组与对照组基本情况比较(±s)
组别 发病年龄(岁)病程(年)心梗后心衰次数(次)就诊时间(d)观察组(n=40)70.33±4.325.68±2.352.45±0.5011.05±0.71对照组(n=40)65.54±3.853.40±2.031.45±0.508.38±0.90 t值5.2354.6448.87614.755 P值< 0.001< 0.001< 0.001< 0.001
2.2 2组患者心功能分级分析
观察组Killip分级总体高于对照组,差异有统计意义(P< 0.05),见表2。
2.3 2组TnⅠ和NT-proBNP水平比较
观察组的TnⅠ和NT-proBNP水平均高于对照组(P<0.05),见表3。
表3 观察组与对照组TnⅠ和NT-proBNP水平比较(±s)
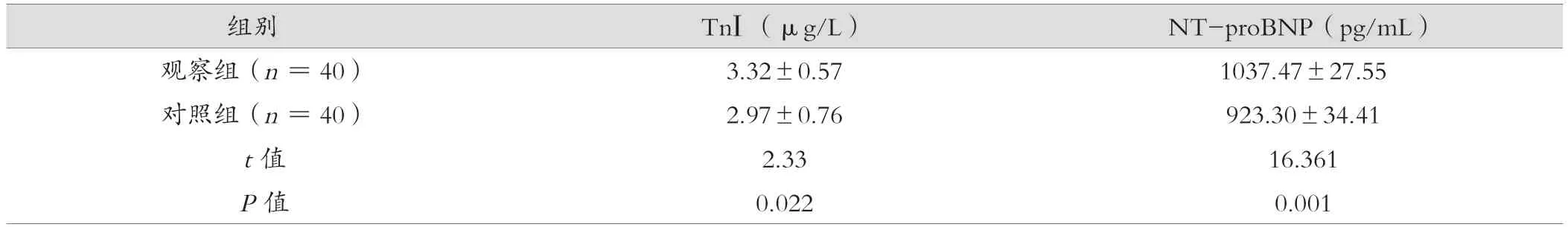
表3 观察组与对照组TnⅠ和NT-proBNP水平比较(±s)
组别 TnⅠ(μg/L)NT-proBNP(pg/mL)观察组(n=40)3.32±0.571037.47±27.55对照组(n=40)2.97±0.76923.30±34.41 t值2.3316.361 P值0.0220.001
2.4 2组患者多支血管病变比例分析
观察组单支或无、2支、3支及以上血管病变的患者例数分别为20例、14例、6例,而对照组分别为31例、6例、3例,多支血管病变比例与对照组对比,差异有统计意义(P< 0.05),见表4。

表4 观察组与对照组多支血管病变比较[例(%)]
2.5 女性心梗后心力衰竭患者的相关危险因素分析
冠心病家族史、高血压、糖尿病、高脂血症为女性心梗后心力衰竭患者的相关危险因素,见表5。

表5 女性心梗后心力衰竭患者的相关危险因素分析
3 讨论
从流行病学角度出发,心力衰竭的体征和症状出现25%的MI患者中。并且,大约一半的MI病例伴有心室的改变。急性心肌梗死后心肌纤维化导致的心室重构即为引起心力衰竭的关键环节。
本研究发现,与男性相比,急性心肌梗死后出现心力衰竭表现的女性患者比例更高,发病年龄更大,就诊时间延迟,功能状态更差(Killip分级更高),Tnl、NT-proBNP平均水平更高。Tnl是一种特异性高、敏感性强的心肌损伤标志物,它可以反映心肌坏死的程度和范围。NTproBNP是一种由心脏分泌的神经内分泌激素,它可以反映心脏负荷和功能状态,是目前诊断和评估心力衰竭最重要的生化指标之一[11]。大量的证据表明,女性更容易出现肥大、僵硬和非扩张的左心室病变,这是心力衰竭的特征表现[12]。一项对法国、英国、意大利、西班牙和瑞士5个国家的11万多例急性心肌梗死患者的回顾性分析发现,女性患者比男性患者更多地出现心力衰竭(11.9%vs.8.7%)和心源性休克(6.1%vs.4.9%)。女性患者的死亡率也高于男性患者(30 d 和1年死亡率分别为9.4%vs.5.5%和13.0%vs.8.1%),与本研究的结论一致[13]。
本研究结果显示,老年女性急性心肌梗死患者发生心力衰竭的主要危险因素有家族史、高血压、糖尿病、高脂血症等。一项对瑞典超过2.3万名中老年人进行的长期队列研究发现,家族因素是心力衰竭的重要危险因素,有2个或多个受影响兄弟姐妹且在心力衰竭的早期发作的个体中尤其危险,即患有心力衰竭的亲属数量越多,个体发生心力衰竭的风险越高[14]。许多研究报告提过,动脉高血压会增加心衰的风险。与动脉高血压相关的超额风险范围为7%~70%。更常见的微血管损伤和心肌出血导致动脉高血压患者心衰风险增加[15]。在一项对10篇观察性心力衰竭研究的荟萃分析中,无论心力衰竭的病因如何以及是否使用血管紧张素转化酶抑制剂(angiotensin-converting enzyme inhibitor,ACEI)或Beta阻滞剂,收缩压升高10 mmHg与死亡率降低13%相关。心肌梗死后,糖尿病患者心衰的发生率比非糖尿病患者高达60%以上。在排除到与糖尿病相关的其他并发症后,糖尿病仍然导致心肌梗死后HF的风险增加30%~45%[16]。糖尿病患者心力衰竭风险增加有几种解释。解释机制包括更晚期的冠状动脉粥样硬化,甚至存在于非梗死性心肌中,心肌纤维化增加导致的心肌组织僵硬,心肌代谢紊乱,钙处理受损和并发症聚集,导致糖尿病状态下心肌脆弱,收缩和舒张功能损害的风险增加[17]。网络微血管密度(micro vessel density,MVD)反映了高动脉粥样硬化负荷,内皮功能障碍和全身炎症,也会导致心肌梗死后HF的发生率增高。MVD患者通常年龄较大,糖尿病和肾功能损害是常见的并发症。MVD与较低的射血分数和主要不良心血管事件(包括HF)的风险增加80%相关[18]。
综上所述,老年女性急性心肌梗死患者发生心力衰竭的危险性高于老年男性,合并冠心病家族史、高血压、糖尿病、高脂血症的患者发生心力衰竭的风险明显增加。

