慢性阻塞性肺疾病急性加重期炎症介质与肺功能的相关性
王素梅 王颖
慢性阻塞性肺疾病急性加重期(acute exacerbation phase of chronic obstructive pulmonary disease,AECOPD)为呼吸功能急剧恶化导致,具有不可逆性与持续发展性,可导致患者多器官衰竭,使患者生命安全受到威胁[1-2]。AECOPD发病机制复杂,主要为感染、粉尘、化学物质吸入,可导致机体内氧化/抗氧化失衡、炎症反应,使患者肺部组织发生损伤,促进AECOPD的发展,影响患者预后[3-4]。机体内炎症因子活化可导致AECOPD患者全身炎症反应,及时对患者炎症状态进行评估,可使患者预后得到改善[5]。基于此,本研究分析AECOPD患者炎症介质表达与肺功能的相关性,为临床AECOPD的防治提供参考。
1 资料与方法
1.1 一般资料
选取2021年6月—2023年6月泰州市姜堰中医院收治的110例AECOPD患者为加重组,另外选取71例COPD患者作为稳定组,选取同期健康体检者67例作为对照组。纳入标准:患者符合《慢性阻塞性肺疾病免疫调节治疗专家共识》[6]中对于COPD的诊断标准;精神状态正常;近期未采用糖皮质激素治疗;临床资料完整;患者及家属均知情同意。排除标准:患有感染性疾病;合并凝血功能、免疫功能障碍;心肝肾部位具有恶性肿瘤;合并心律失常。2组患者一般资料比较,差异无统计学意义(P> 0.05),具有可比性。本研究经医院医学伦理委员会批准(伦审号2024-001)。
1.2 方法
1.2.1 临床一般资料收集
收集受试者一般资料:年龄、性别(男、女)、吸烟史(有、无)、舒张压、收缩压、血肌酐、空腹血糖、白细胞(white blood cell,WBC)。
1.2.2 炎症介质指标检测
所有受试者各抽取8mL空腹静脉血,离心处理(3 000 r/min,10 min)后留取上层清液,-80 ℃保存,待检。采用ELISA法检测降钙素原(procalcitonin,PCT)、超敏C反应蛋白(hypersensitive c reactive protein,hs-CRP)、白介素-6(interleukin-6,IL-6)、血清淀粉样蛋白A(serum amyloid A,SAA)水平,将PCT、hs-CRP、IL-6、SAA标准品稀释,倒入EP管,后加入PCT、hs-CRP、IL-6、SAA标准品,混匀,后将其倒入空白孔中,室温下孵育90 min,在孔中加入洗涤缓冲液,重复清洗,后加入50 μL PCT、hs-CRP、IL-6、SAA抗体,室温下孵育60 min,加入洗涤缓冲液,重复清洗,加入100 μL SP结合液,封孔,室温下孵育45 min,加入洗涤缓冲液,重复清洗,后加入100 μL TMB显色液,450 、570 mm下测定OD值,查出PCT、hs-CRP、IL-6、SAA水平。
1.2.3 肺功能检测
入组后,采用肺功能仪检测各组患者肺功能指标,主要包括第1秒用力呼气容量/用力肺活量比值(forced expiratory volume in the first second/forced vital capacity,FEV1/FVC)、第1秒用力呼气容量(forced expiratory volume in the first second,FEV1)。
1.2.4 肺功能分级标准
采用肺功能仪检测肺功能,并分为Ⅰ、Ⅱ、Ⅲ级,Ⅰ级:FEV1/FVC<70%,FEV1≥80%,气流受到轻度限制;Ⅱ级:FEV1/FVC<70%,50%≤FEV1<80%,气流受到中度限制;Ⅲ级:FEV1/FVC<70%,30%≤FEV1<50%,气流受到重度限制[7]。
1.3 统计学处理
采用SPSS 19.0统计学软件进行分析。计量资料的正态性和方差齐性采用(±s)表示,组间比较采用独立样本均数t检验,多组间比较采用F值;计数资料用n(%)表示,行χ2检验。相关性分析采用Pearson相关性分析,行多因素logistic回归分析。检验水准α=0.05。
2 结果
2.1 3组患者一般资料对比
3组年龄、性别、吸烟史比较,差异均无统计学意义(P> 0.05);与对照组相比,稳定组、加重组患者舒张压、收缩压、血肌酐、空腹血糖、WBC水平较高,差异有统计学意义(P< 0.05),见表1。

表1 对照组、稳定组与加重组患者一般资料对比
2.2 3组炎症介质指标对比
与对照组相比,稳定组、加重组患者PCT、hs-CRP、IL-6、SAA表达水平升高,差异有统计学意义(P< 0.05)。与稳定组相比,加重组患者PCT、hs-CRP、IL-6、SAA表达水平升高,差异有统计学意义(P< 0.05),见表2。
表2 对照组、稳定组与加重组炎症介质指标对比(±s)
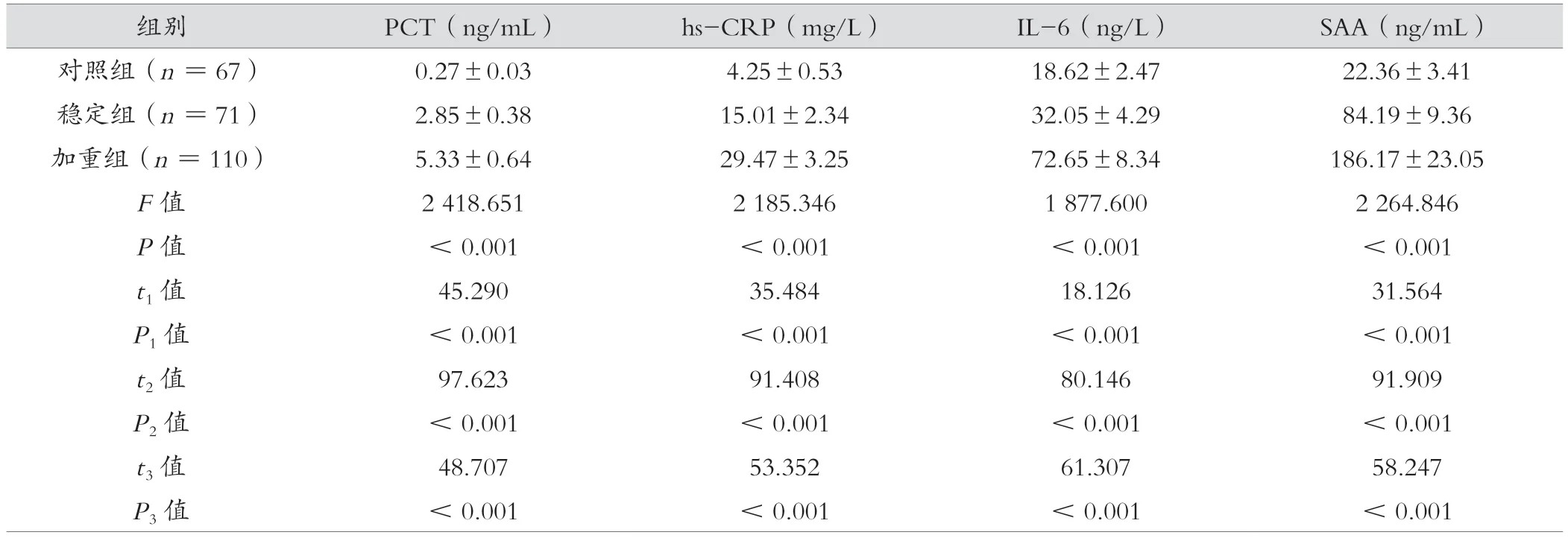
表2 对照组、稳定组与加重组炎症介质指标对比(±s)
注:t1,P1值为对照组与稳定组比较;t2,P2值为对照组与加重组比较;t3,P3值为稳定组与加重组比较。
组别PCT(ng/mL)hs-CRP(mg/L)IL-6(ng/L)SAA(ng/mL)对照组(n=67)0.27±0.034.25±0.5318.62±2.4722.36±3.41稳定组(n=71)2.85±0.3815.01±2.3432.05±4.2984.19±9.36加重组(n=110)5.33±0.6429.47±3.2572.65±8.34186.17±23.05 F值2 418.6512 185.3461 877.6002 264.846 P值< 0.001< 0.001< 0.001< 0.001 t1值45.29035.48418.12631.564 P1值< 0.001< 0.001< 0.001< 0.001 t2值97.62391.40880.14691.909 P2值< 0.001< 0.001< 0.001< 0.001 t3值48.70753.35261.30758.247 P3值< 0.001< 0.001< 0.001< 0.001
2.3 3组肺功能指标对比
与对照组相比,稳定组、加重组患者FEV1/FVC、FEV1水平降低,差异有统计学意义(P< 0.05);与稳定组相比,加重组患者FEV1/FVC、FEV1水平降低,差异有统计学意义(P< 0.05),见表3。
表3 对照组、稳定组与加重组肺功能指标对比(±s)

表3 对照组、稳定组与加重组肺功能指标对比(±s)
注:t1,P1值为对照组与稳定组比较;t2,P2值为对照组与加重组比较;t3,P3值为稳定组与加重组比较。
组别FEV1/FVC(%)FEV1(L)对照组(n=67)93.52±7.282.36±0.35稳定组(n=71)68.14±7.011.85±0.26加重组(n=110)53.03±6.121.57±0.23 F值758.840171.425 P值< 0.001< 0.001 t1值31.42115.376 P1值< 0.001< 0.001 t2值55.09326.177 P2值< 0.001< 0.001 t3值20.9299.445 P3值< 0.001< 0.001
2.4 加重组不同肺功能分级患者炎症介质指标对比
与Ⅰ级相比,Ⅱ级、Ⅲ级患者PCT、hs-CRP、IL-6、SAA表达水平升高,差异有统计学意义(P< 0.05);与Ⅱ级相比,Ⅲ级患者PCT、hs-CRP、IL-6、SAA表达水平升高,差异有统计学意义(P< 0.05),见表4。
表4 加重组不同肺功能分级患者炎症介质指标对比(±s)

表4 加重组不同肺功能分级患者炎症介质指标对比(±s)
注:t1,P1值为Ⅰ级与Ⅱ级比较;t2,P2值为Ⅰ级与Ⅲ级比较;t3,P3值为Ⅱ级与Ⅲ级比较。
组别PCT(ng/mL)hs-CRP(mg/L)IL-6(ng/L)SAA(ng/mL)Ⅰ级(n=35)3.81±0.3917.25±2.3856.02±6.3490.36±10.03Ⅱ级(n=42)5.27±0.6326.14±3.4268.32±7.91177.23±21.27Ⅲ级(n=33)7.23±0.8133.01±4.2989.36±9.26295.25±38.35 F值251.748180.676154.436555.780 P值< 0.001< 0.001< 0.001< 0.001 t1值14.32516.0019.62221.133 P1值< 0.001< 0.001< 0.001< 0.001 t2值31.65124.75724.60147.015 P2值< 0.001< 0.001< 0.001< 0.001 t3值18.92012.16616.19428.248 P3值< 0.001< 0.001< 0.001< 0.001
2.5 加重组不同肺功能分级患者肺功能指标对比
与Ⅰ级相比,Ⅱ级、Ⅲ级患者FEV1/FVC、FEV1水平降低,差异有统计学意义(P< 0.05);与Ⅱ级相比,Ⅲ级患者FEV1/FVC、FEV1水平降低,差异有统计学意义(P<0.05),见表5。
表5 加重组不同肺功能分级患者肺功能指标对比(±s)

表5 加重组不同肺功能分级患者肺功能指标对比(±s)
注:t1,P1值为Ⅰ级与Ⅱ级比较;t2,P2值为Ⅰ级与Ⅲ级比较;t3,P3值为Ⅱ级与Ⅲ级比较。
组别FEV1/FVC(%)FEV1(L)Ⅰ级(n=35)60.36±7.241.79±0.25Ⅱ级(n=42)51.27±6.381.48±0.21Ⅲ级(n=33)47.33±5.411.36±0.20 F值37.58634.966 P值< 0.001< 0.001 t1值8.7718.678 P1值< 0.001< 0.001 t2值11.86011.354 P2值< 0.001< 0.001 t3值3.7413.305 P3值< 0.001< 0.001
2.6 AECOPD患者炎症介质与肺功能的相关性
相关性分析显示,FEV1/FVC、FEV1水平与PCT、hs-CRP、IL-6、SAA呈负相关,差异有统计学意义(P< 0.05),见表6。
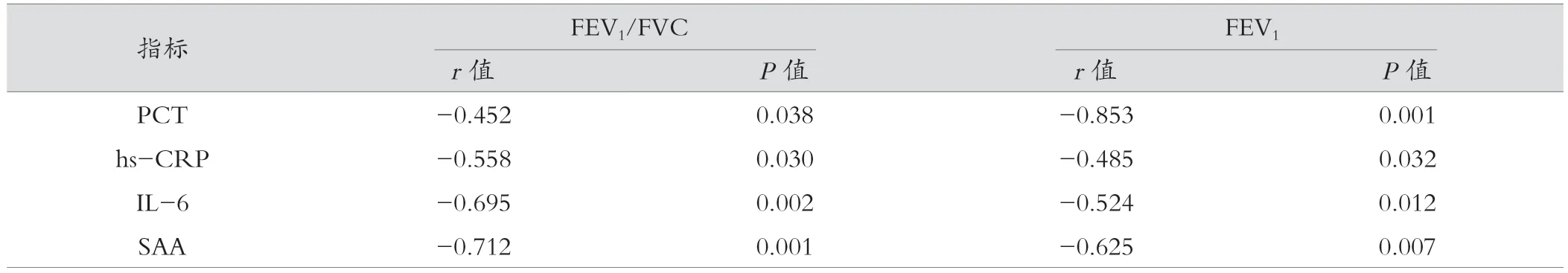
表6 AECOPD患者炎症介质与肺功能的相关性
2.7 AECOPD发病的多因素logistic回归分析
以AECOPD发病为因变量,选单因素分析中P<0.05的变量为自变量,行多因素logistic回归分析,结果发现,舒张压、收缩压、血肌酐、空腹血糖、WBC水平为AECOPD的主要危险因素(P< 0.05),见表7。

表7 AECOPD发病的多因素logistic回归分析
3 讨论
AECOPD患者机体处于炎症高反应阶段,炎症因子水平升高可破坏肺泡组织、小气道,使患者肺部功能降低,表明气道炎症可加重患者病情[8]。AECOPD的发病过程多与炎症因子大量释放引发的气道炎症有关,血清炎症因子水平升高,可使气流受限程度增强,加重气道阻塞程度[9]。PCT、hs-CRP低表达于健康人体,感染的发生可使血液中PCT、hs-CRP表达升高[10]。PCT为糖蛋白,可使炎症反应加重;hs-CRP可与机体内肺炎球菌C多样体产生反应,增加机体内气道上皮生物活性,使患者气道上皮生物活性升高,导致患者肺功能降低,加重患者呼吸困难症状[11]。IL-6可使中性粒细胞在机体内炎症部位聚集,对患者肺部毛细血管内皮细胞结构造成影响;组织受损后,可使SAA水平增加,促使机体内细胞的黏度、增殖、聚集,并加重机体内炎症反应[12]。本研究显示,PCT、hs-CRP、IL-6、SAA高表达于AECOPD患者,且随着患者肺功能损伤程度的增加,PCT、hs-CRP、IL-6、SAA水平逐渐升高。原因可能为,hs-CRP、SAA均可受到分泌物的刺激,在机体血清内升高,导致急性损伤的发生,且PCT、IL-6水平升高可诱导气道高反应性,加重气道平滑肌细胞痉挛,使肺功能损伤程度加重,导致AECOPD的发生[13-14]。
AECOPD不断发展可延长患者的用力呼吸时间,减少肺泡内氧气的进入,减弱患者肺弥散功能,导致机体缺氧,引发呼吸衰竭,增加患者病死率。临床主要通过肺功能检查判断患者气流受限状态,FEV1/FVC、FEV1为常见肺功能指标,检查FEV1水平,可对患者肺损伤程度进行分级,观察患者肺功能[15]。本研究显示,FEV1/FVC、FEV1低表达于AECOPD患者,且相关性研究表明,FEV1/FVC、FEV1水平与PCT、hs-CRP、IL-6、SAA呈负相关,表明炎症介质可通过影响机体内肺功能促进AECOPD的发展,检测炎症介质水平,可用于评估患者病情。相关研究显示,机体内氧化物可刺激肺部炎症反应,促进中性粒细胞、巨噬细胞的表达,使机体内氧化应激、炎性反应加重,造成病理性损伤,且活性物质可刺激气道上皮细胞,使患者呼吸道黏膜功能下降,溶解肺泡Ⅱ型细胞,使细胞的修复能力下降,损伤患者肺功能[16]。
综上所述,在AECOPD患者体内,炎症介质表达水平升高,且随着肺功能分级的增加,炎症介质水平逐渐升高,与患者肺功能具有相关性,表明炎症介质可影响机体肺功能,促使AECOPD的发生、发展。此文的研究结果为慢性阻塞性肺疾病诊治指南中AECOPD后期的诊断标准制定提供了借鉴内容。

