2019年全国细菌耐药监测报告
国家卫生健康委合理用药专家委员会 全国细菌耐药监测网
合理使用抗菌药物涉及多个领域,其中细菌耐药监测是了解细菌对临床常用抗菌药物耐药变迁、新抗菌药物耐药出现与发展的基础。加强感染性疾病预防、控制和诊治能力建设,维护和提高抗菌药物使用的安全性和有效性,遏制细菌耐药,是保障人民健康的重要责任,也是实现全球“同一个健康”的必由之路。本文对2019年全国细菌耐药监测结果进行了整理,对主要分析指标、主要分离细菌对常用抗菌药物的敏感性、临床常见耐药菌的比较、重要耐药菌的变迁等进行数据统计和分析,全面、客观地介绍了中国细菌耐药现状,以期为抗菌药物的合理使用提供参考。
1 资料与方法
2019年全国细菌耐药监测网成员单位共计1429所医院,其中上报数据的医院共1428所。上报数据的成员单位中二级医院380所,三级医院1048所。经过数据审核,纳入数据分析的医院共有1375所,其中二级医院352所,占25.6%;三级医院1023所,占74.4%。
本文为2018年10月~2019年9月的监测数据,以保留同一患者相同细菌第一株的原则剔除重复菌株后,2019年纳入分析的细菌总数为3 528 471株,其中革兰阳性菌占29.6%(1 043 535/3 528 471),革兰阴性菌占70.4%(2 484 936/3 528 471)。
革兰阳性菌分离率排名前5位的是:金黄色葡萄球菌337 039株(占革兰阳性菌32.3%)、肺炎链球菌113 136株(占革兰阳性菌10.8%)、屎肠球菌105 437株(占革兰阳性菌10.1%)、表皮葡萄球菌103 173株(占革兰阳性菌9.9%)和粪肠球菌98 418株(占革兰阳性菌9.4%)。
革兰阴性菌分离率排名前5位的是:大肠埃希菌707 968株(占革兰阴性菌28.5%)、肺炎克雷伯菌503 230株(占革兰阴性菌20.3%)、铜绿假单胞菌299 318株(占革兰阴性菌12.0%)、鲍曼不动杆菌239 890株(占革兰阴性菌9.7%)和流感嗜血杆菌129 086株(占革兰阴性菌5.2%)。
菌株主要来源于痰标本(1 462 853株,占41.5%)、尿标本(673 824株,占19.1%)和血标本(320 002株,占9.1%)。
2 主要分析指标
抗菌药物敏感性判断采用CLSI 2018标准,按全国及各省、自治区及直辖市进行分析,结果如下。
2.1 甲氧西林耐药金黄色葡萄球菌(MRSA)检出率
MRSA总平均检出率为30.2%,较2018年下降0.7个百分点。MRSA检出率地区间有一定的差别,其中江苏省最高,为45.5%;山西省最低,为16.5%(见图1)。
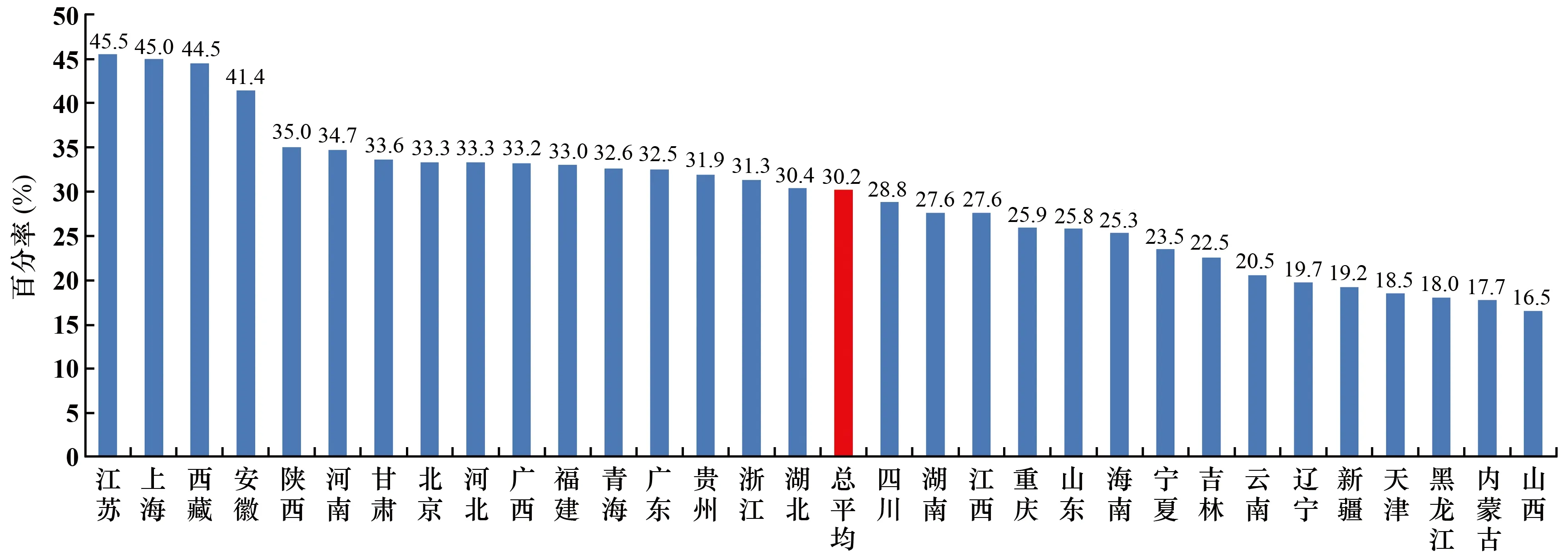
图1 不同地区MRSA分离情况
2.2 甲氧西林耐药凝固酶阴性葡萄球菌(MRCNS)检出率
MRCNS总平均检出率为75.4%,较2018年下降了0.3个百分点。MRCNS检出率地区间有一定差别,其中陕西省最高,为80.0%;宁夏回族自治区最低,为58.7%(见图2)。总体耐药率仍然处于较高水平。
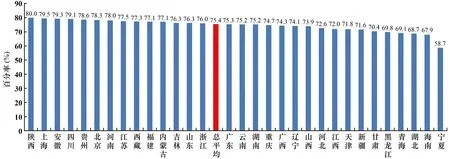
图2 不同地区MRCNS分离情况
2.3 粪肠球菌对万古霉素耐药率
粪肠球菌对万古霉素耐药率总平均为0.2%,较2018年下降了0.1个百分点。地区间略有差别,其中青海省最高,为1.5%;重庆市、上海市、江西省、西藏自治区及宁夏回族自治区未检出,为0(见图3)。总体耐药率仍然维持较低水平。
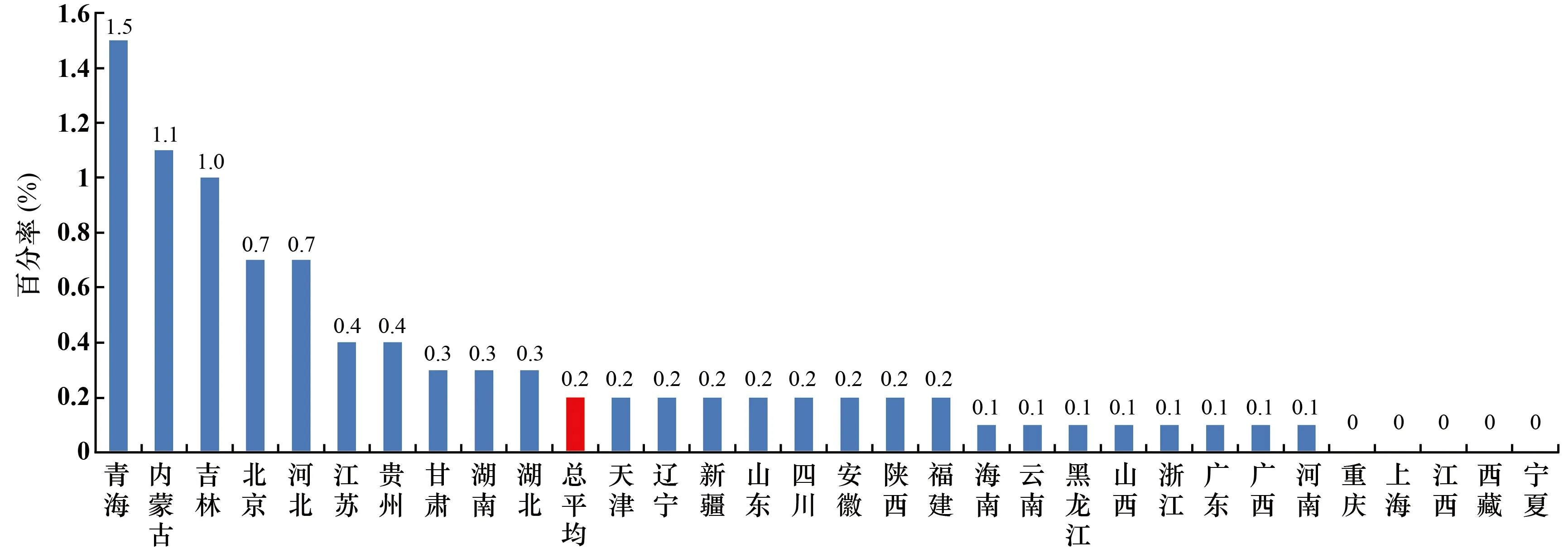
图3 不同地区粪肠球菌对万古霉素的耐药率
2.4 屎肠球菌对万古霉素耐药率
屎肠球菌对万古霉素耐药率总平均为1.1%,较2018年下降了0.3个百分点。地区间差别较大,其中北京市最高,为7.7%;海南省、西藏自治区及宁夏回族自治区未检出,为0(见图4)。
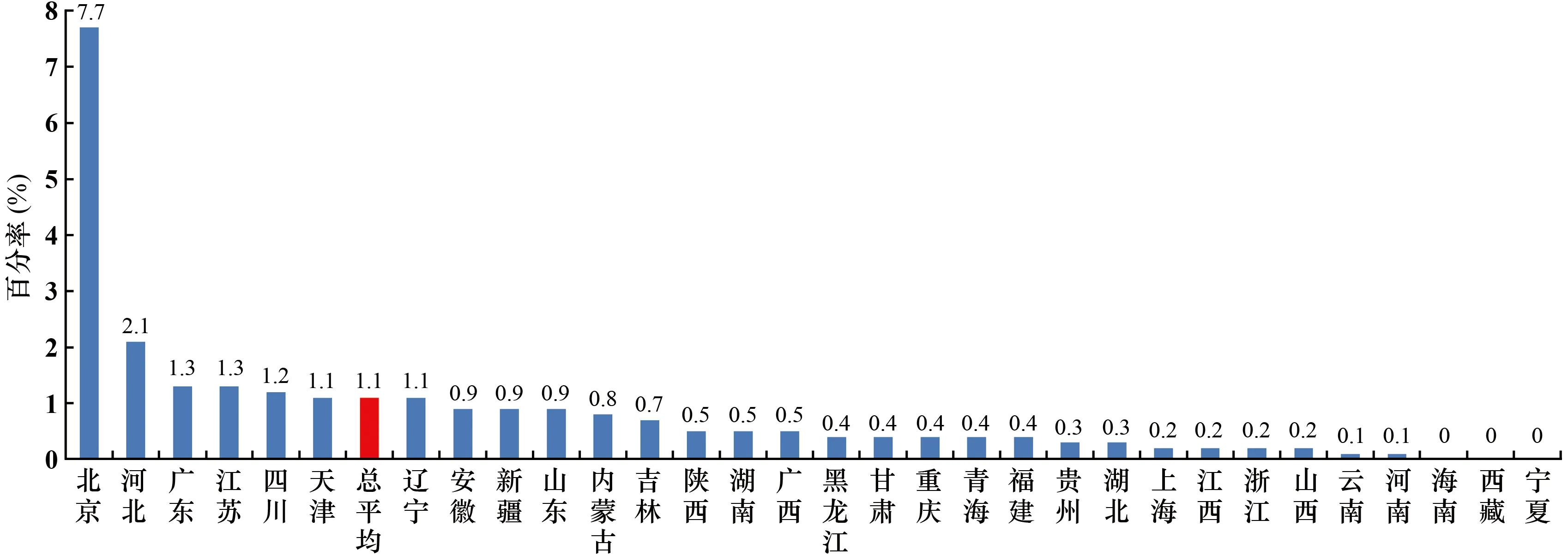
图4 不同地区屎肠球菌对万古霉素的耐药率
2.5 肺炎链球菌对青霉素耐药率
按非脑膜炎(静脉)折点统计,肺炎链球菌(PRSP)对青霉素耐药率总平均为1.6%,较2018年下降了0.2个百分点。地区间差别较大,其中西藏自治区最高,为5.6%;山西省最低,为0.4%(见图5)。
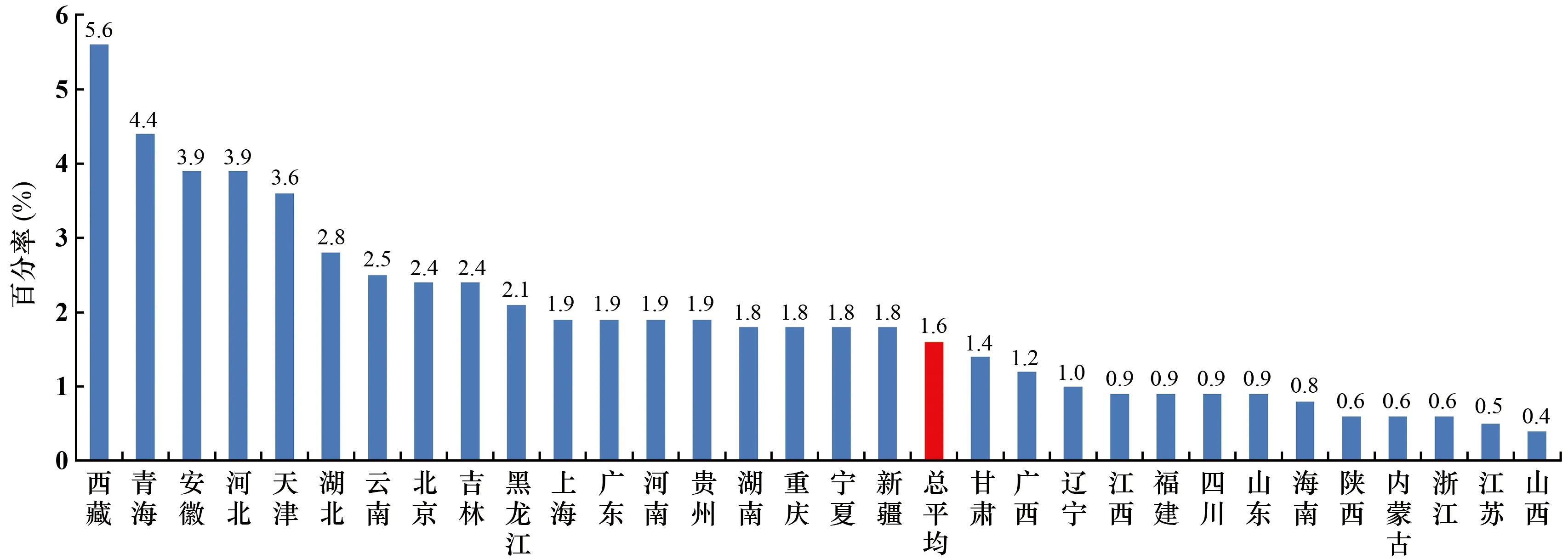
图5 不同地区肺炎链球菌对青霉素的耐药率
2.6 肺炎链球菌对红霉素耐药率
肺炎链球菌对红霉素耐药率处于较高水平,总平均为95.6%,较2018年上升了0.2个百分点。地区间略有差别,其中江苏省最高,为98.7%;西藏自治区最低,为72.4%(见图6)。
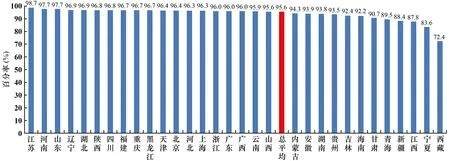
图6 不同地区肺炎链球菌对红霉素的耐药率
2.7 大肠埃希菌对第三代头孢菌素耐药率
本文中,大肠埃希菌对第三代头孢菌素耐药是指对头孢曲松或头孢噻肟任一药物耐药。大肠埃希菌对第三代头孢菌素的耐药率总平均为51.9%,较2018年下降了1.1个百分点,但仍然处于相对较高的水平。地区间略有差别,其中河南省最高,为62.0%;天津市最低,为45.7%(见图7)。
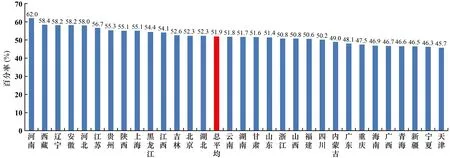
图7 不同地区大肠埃希菌对第三代头孢菌素的耐药率
2.8 大肠埃希菌对碳青霉烯类药物耐药率
本文中,大肠埃希菌对碳青霉烯类药物耐药是指对亚胺培南、美罗培南或厄他培南任一药物耐药。大肠埃希菌对碳青霉烯类药物的耐药率总平均为1.7%,较2018年上升了0.2个百分点。地区间有一定差别,其中北京市最高,为3.2%;西藏自治区最低,为0.1%(见图8)。总体耐药率仍然处于较低水平。
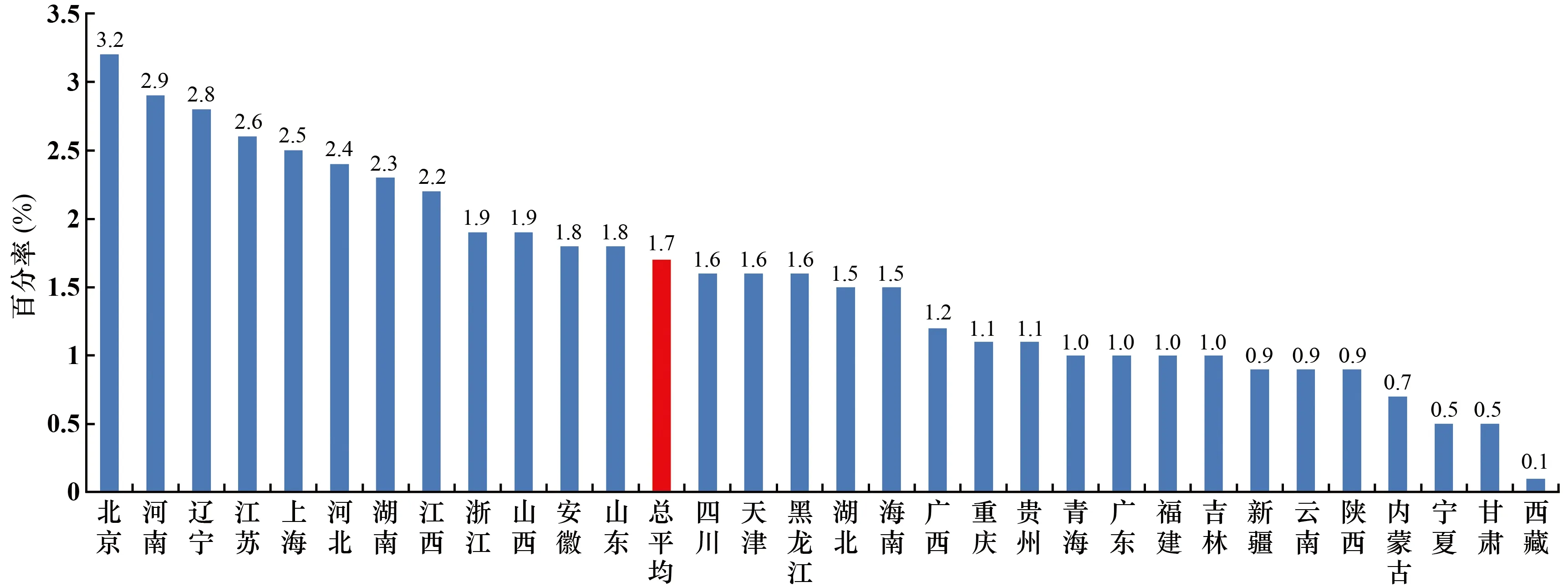
图8 不同地区大肠埃希菌对碳青霉烯类药物的耐药率
2.9 大肠埃希菌对喹诺酮类药物耐药率
本文中,大肠埃希菌对喹诺酮类药物耐药是指对左氧氟沙星或环丙沙星任一药物耐药。大肠埃希菌对喹诺酮类药物的耐药率总平均为50.6%,较2018年下降0.2个百分点。地区间略有差别,其中辽宁省最高,为66.2%;西藏自治区最低,为34.4%(见图9)。总体耐药率仍然维持相对较高水平。
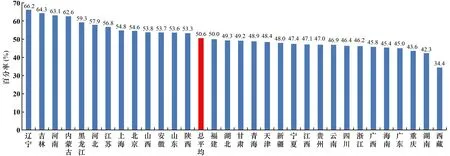
图9 不同地区大肠埃希菌对喹诺酮类药物的耐药率
2.10 肺炎克雷伯菌对第三代头孢菌素耐药率
本文中,肺炎克雷伯菌对第三代头孢菌素耐药是指对头孢曲松或头孢噻肟任一药物耐药。肺炎克雷伯菌对第三代头孢菌素的耐药率总平均为31.9%,较2018年下降了0.5个百分点。地区间差别较大,其中河南省耐药率最高,为54.3%;青海省最低,为10.2%(见图10)。
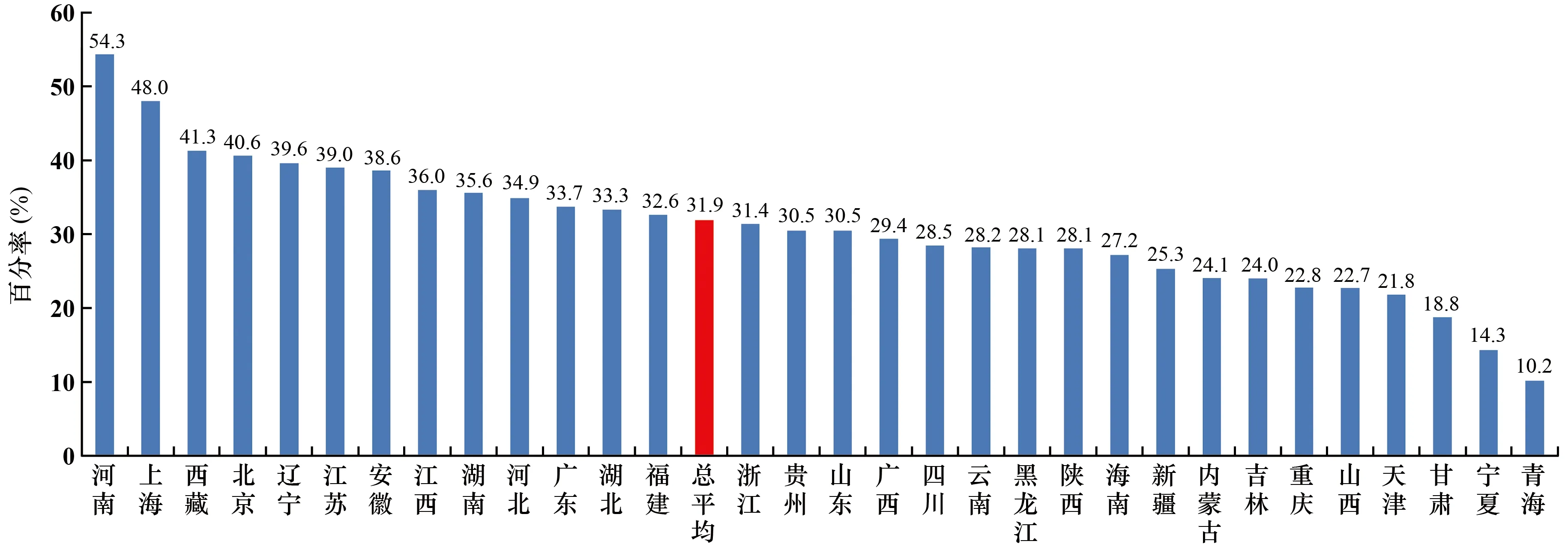
图10 不同地区肺炎克雷伯菌对第三代头孢菌素的耐药率
2.11 肺炎克雷伯菌对碳青霉烯类药物耐药率
本文中,肺炎克雷伯菌对碳青霉烯类药物耐药是指对亚胺培南、美罗培南或厄他培南任一药物耐药。肺炎克雷伯菌对碳青霉烯类药物的耐药率总平均为10.9%,较2018年上升了0.8个百分点。地区间差别显著,其中河南省最高,为32.8%;西藏自治区最低,为0.6%(见图11)。总体耐药率仍然呈缓慢上升趋势。
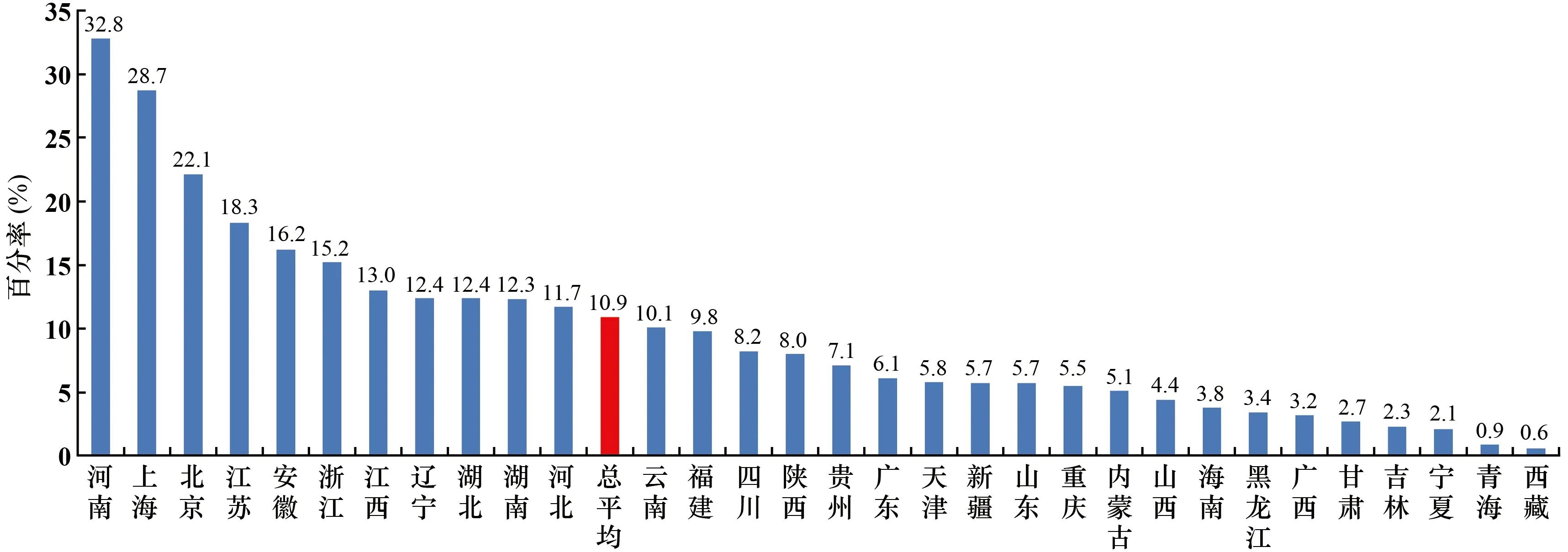
图11 不同地区肺炎克雷伯菌对碳青霉烯类药物的耐药率
2.12 铜绿假单胞菌对碳青霉烯类药物耐药率
本文中,铜绿假单胞菌对碳青霉烯类药物耐药是指对亚胺培南或美罗培南任一药物耐药。铜绿假单胞菌对碳青霉烯类药物的耐药率总平均为19.1%,较2018年下降了0.2个百分点。地区间有一定差别,其中上海市最高,为28.8%;西藏自治区最低,为7.1%(见图12)。
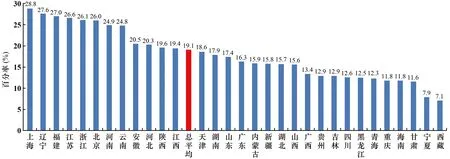
图12 不同地区铜绿假单胞菌对碳青霉烯类药物的耐药率
2.13 鲍曼不动杆菌对碳青霉烯类药物耐药率
本文中,鲍曼不动杆菌对碳青霉烯类药物耐药是指对亚胺培南或美罗培南任一药物耐药。鲍曼不动杆菌对碳青霉烯类药物的耐药率总平均为56.0%,较2018年下降了0.1个百分点。地区间有一定的差别,其中河南省最高,为78.6%;西藏自治区最低,为24.4%(见图13)。
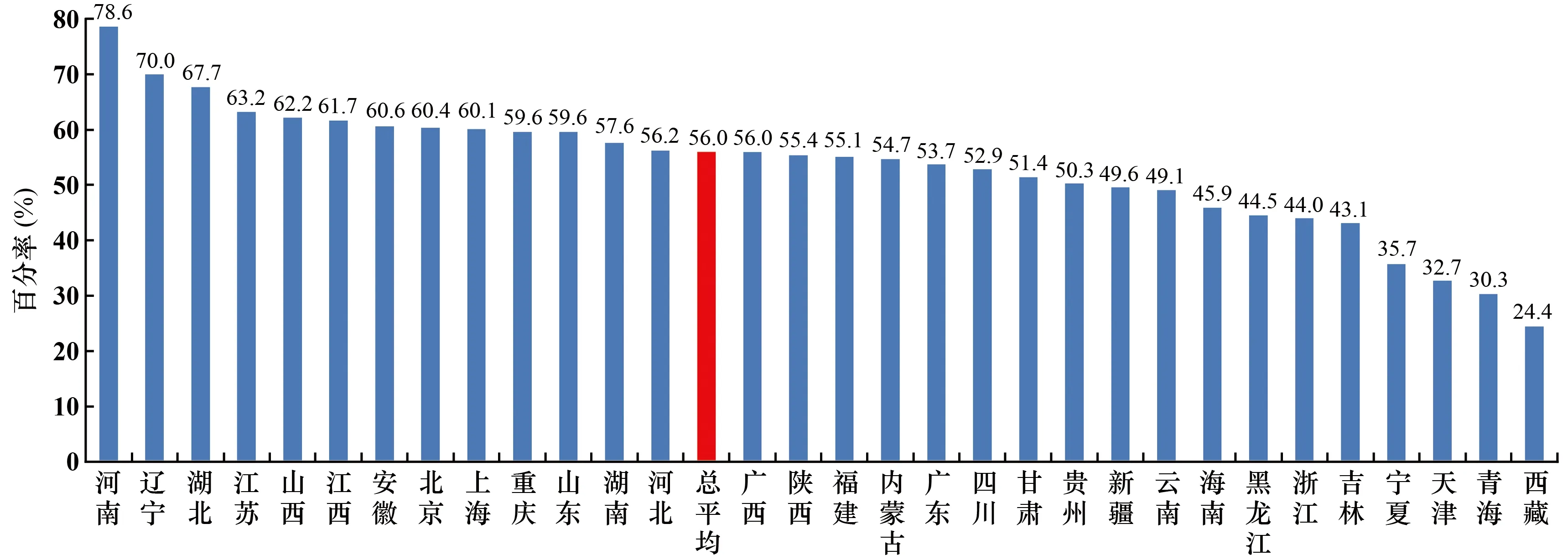
图13 不同地区鲍曼不动杆菌对碳青霉烯类药物的耐药率
3 临床主要分离细菌对常用抗菌药物的敏感性
临床主要分离细菌,包括大肠埃希菌、肺炎克雷伯菌、铜绿假单胞菌、鲍曼不动杆菌、金黄色葡萄球菌,对常用抗菌药物的敏感性,见图14~18。
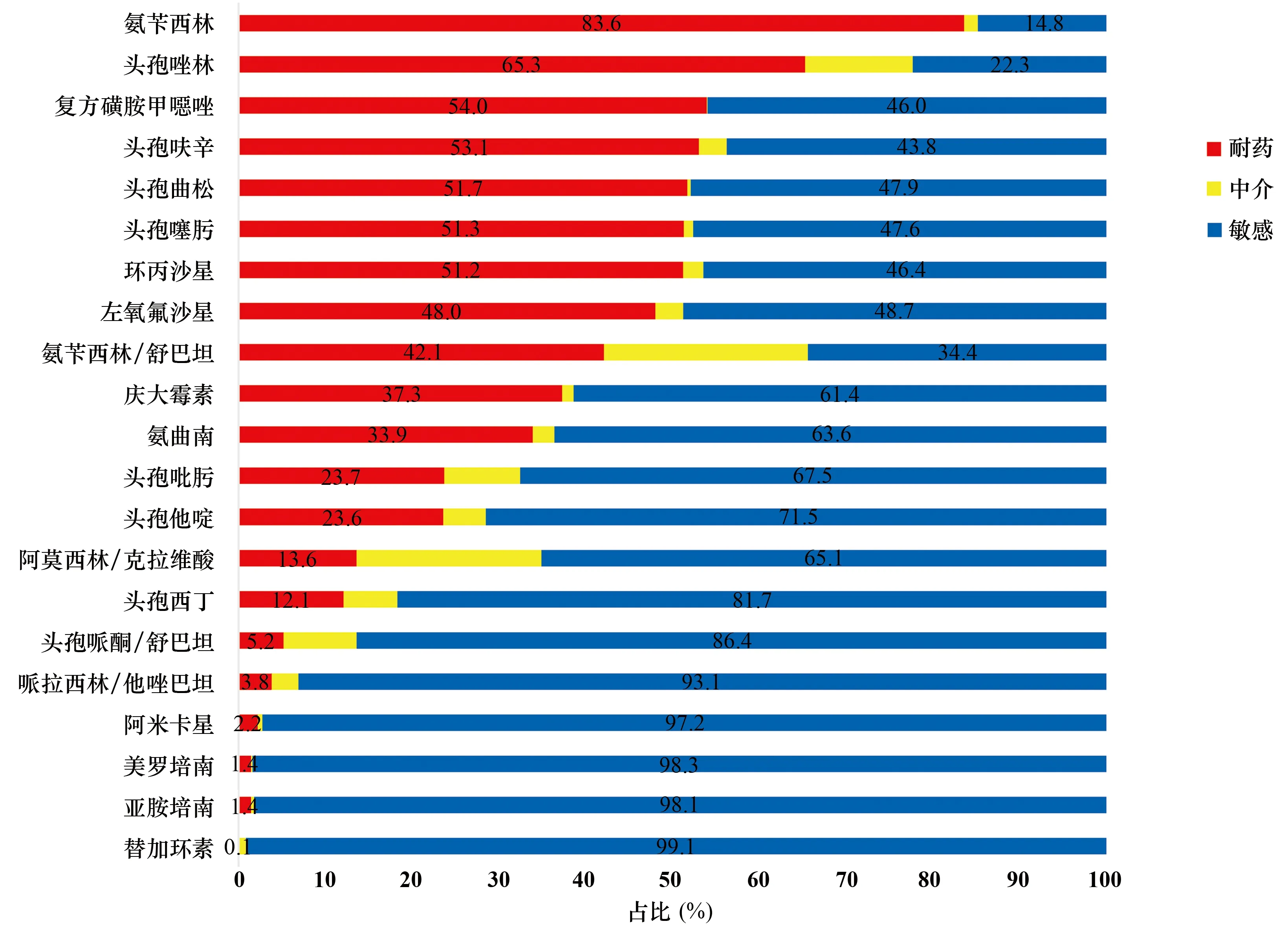
图14 大肠埃希菌对常用抗菌药物的敏感性
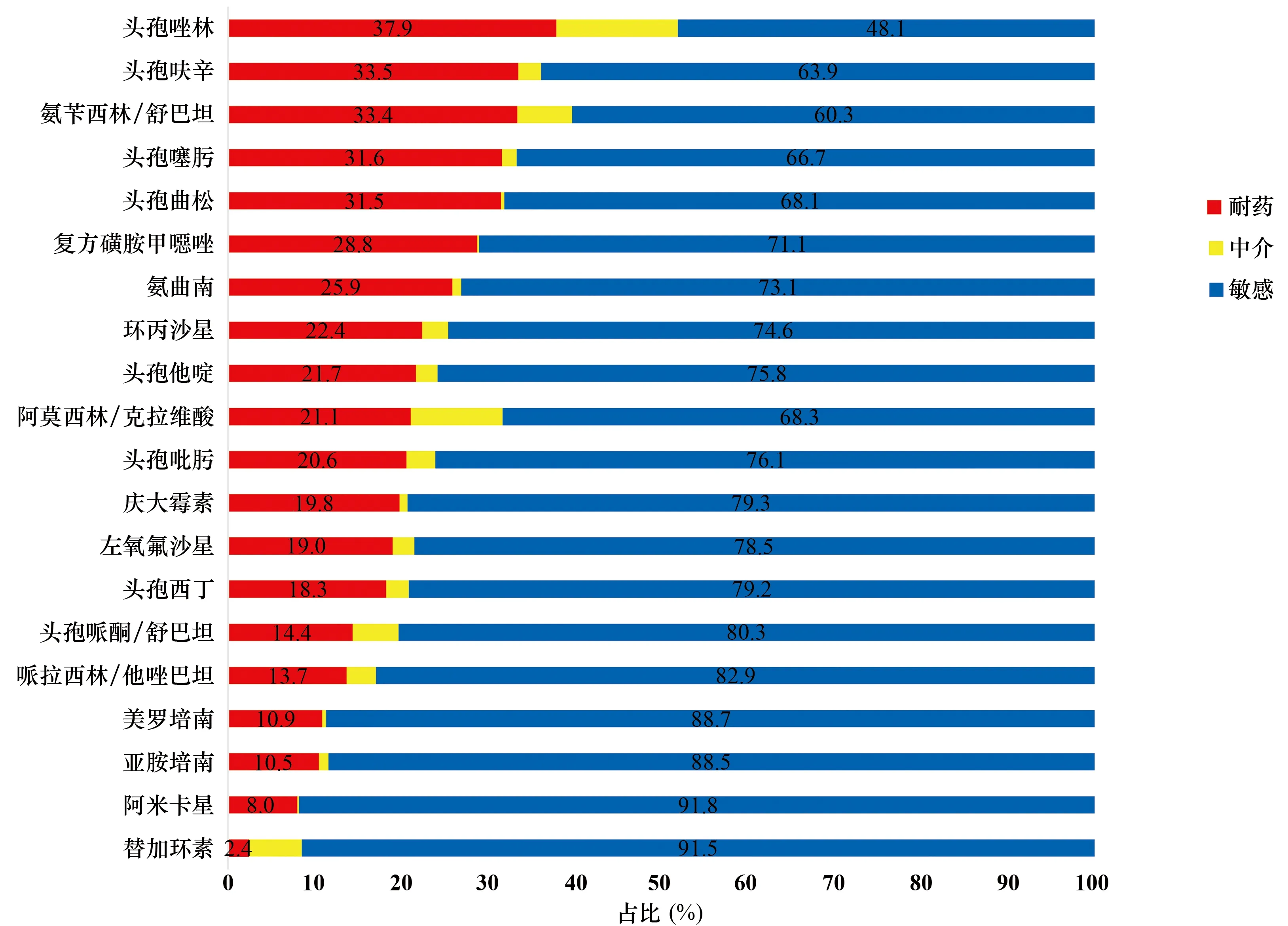
图15 肺炎克雷伯菌对常用抗菌药物的敏感性
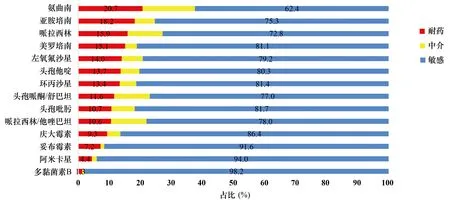
图16 铜绿假单胞菌对常用抗菌药物的敏感性
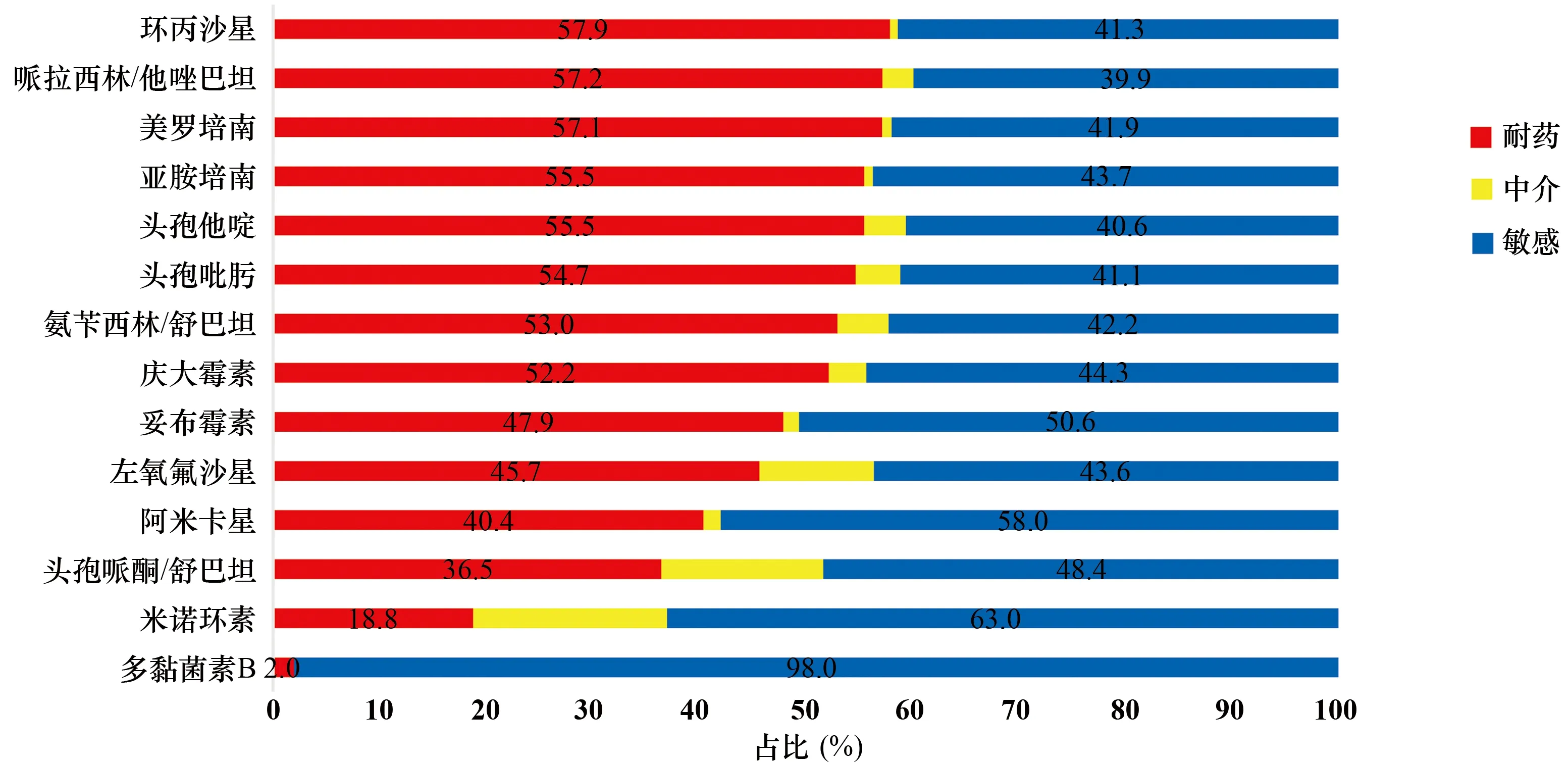
图17 鲍曼不动杆菌对常用抗菌药物的敏感性
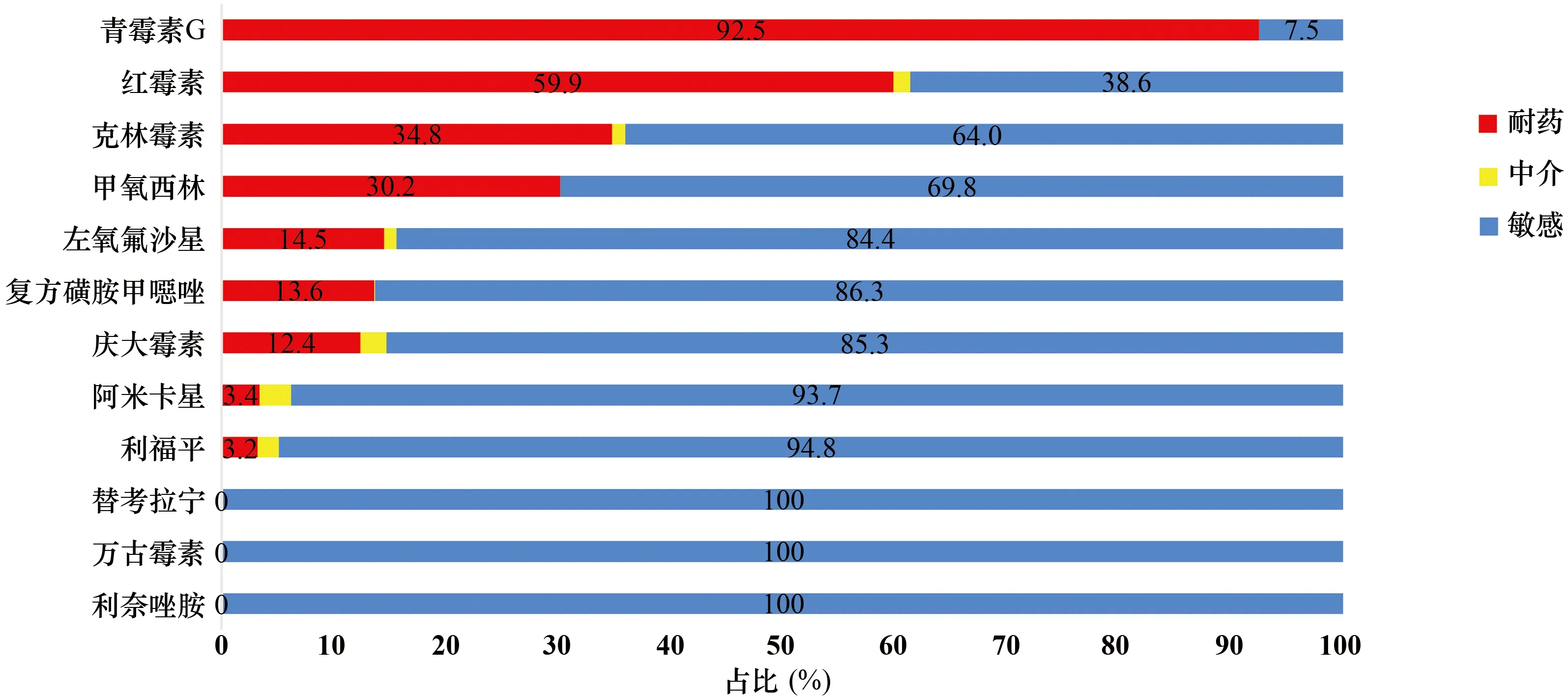
图18 金黄色葡萄球菌对常用抗菌药物的敏感性
4 临床常见耐药菌的比较分析
2019年,对不同等级医院、不同病区、不同年龄段人群及不同标本来源的临床常见耐药菌进行了分层分析,观察了MRSA、MRCNS、PRSP、红霉素耐药的肺炎链球菌(ERSP)、万古霉素耐药的粪肠球菌(VREA)及万古霉素耐药的屎肠球菌(VREM)、头孢噻肟或头孢曲松耐药的大肠埃希菌(CTX/CRO-R ECO)、碳青霉烯类耐药的大肠埃希菌(CR-ECO)、喹诺酮类耐药的大肠埃希菌(QNR-ECO)、头孢噻肟或头孢曲松耐药的肺炎克雷伯菌(CTX/CRO-R KPN)、碳青霉烯类耐药的肺炎克雷伯菌(CR-KPN)、碳青霉烯类耐药铜绿假单胞菌(CR-PAE)、碳青霉烯类耐药鲍曼不动杆菌(CR-ABA)的检出率,并进行了对比分析,结果如下。
4.1 不同等级医院的耐药菌检出率分析
全国三级医院除VREA、VREM及PRSP的检出率低于全国二级医院外,其余常见耐药菌的检出率均高于全国二级医院。全国儿童医院(含妇幼保健院)CTX/CRO-R KPN、CR-ECO、CR-KPN、MRSA、MRCNS及ERSP的检出率高于三级医院及二级医院,其余均低于三级医院。值得关注的是,儿童医院(含妇幼保健院)的CTX/CRO-R KPN的检出率为47.3%,远高于三级医院的33.2%和二级医院的22.8%;儿童医院(含妇幼保健院)的CR-KPN为14%,也高于三级医院的11.6%和二级医院的5.5%(见图19)。
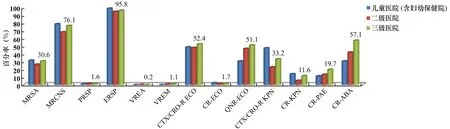
数据标签为三级医院来源的耐药菌检出率图19 不同等级医院常见耐药菌的检出率
4.2 不同病区耐药菌检出率分析
全国重症监护病区(ICU)除了ERSP、VREA及VREM的检出率略低于其他病区外,其他常见耐药菌的检出率均为最高(见图20)。其中对三代头孢菌素耐药的大肠埃希菌和肺炎克雷伯菌、MRSA、碳青霉烯类耐药的大肠埃希菌、肺炎克雷伯菌、铜绿假单胞菌及鲍曼不动杆菌检出率远高于其他病区,因此对重症监护病区抗菌药物的合理应用进行严格的管理和培训、医院感染防控的进一步加强势在必行。
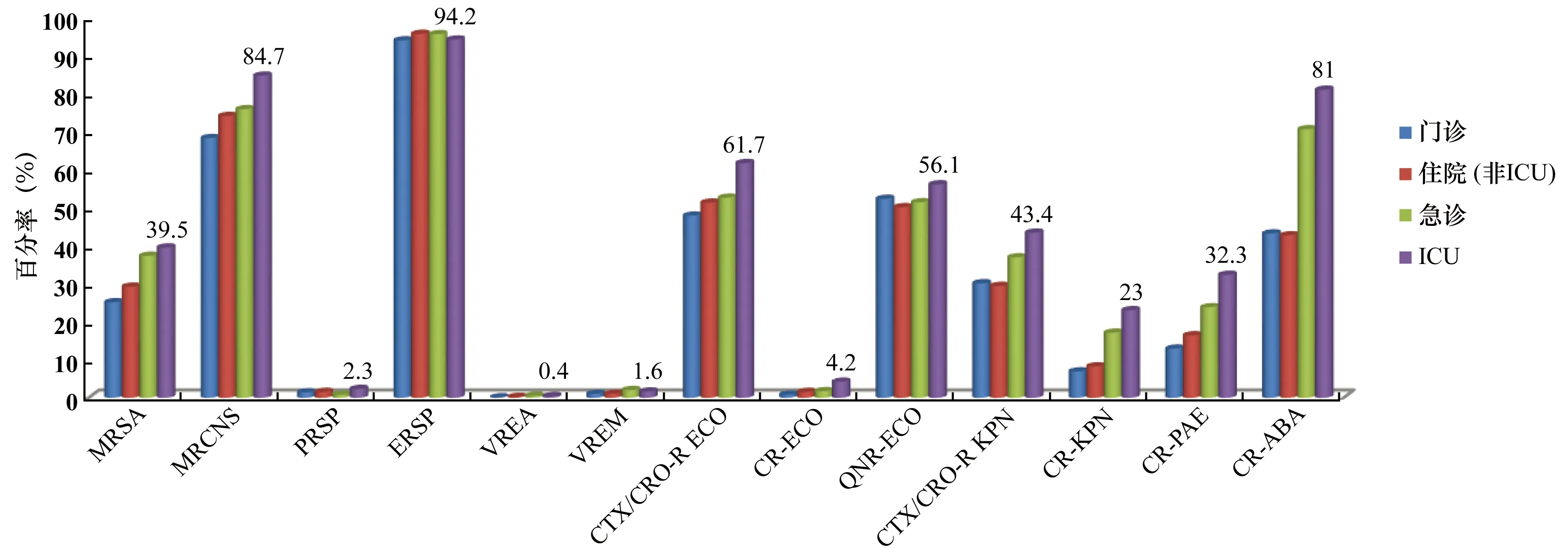
数据标签为ICU来源的耐药菌检出率图20 不同病区常见耐药菌的检出率
4.3 不同年龄段人群常见耐药菌的检出率分析
全国新生儿(≤28天)CR-ECO、CR-KPN、CTX/CRO-R KPN及PRSP的检出率高于其他年龄组人群;全国老年人群(>65岁)CR-PAE、CTX/CRO-R ECO、MRSA、VREA及VREM的检出率高于其他年龄组人群;成人CR-ABA的检出率最高;儿童(29天~14岁)ERSP的检出率高于成人及老年人群(见图21),这与儿童及新生儿患者可选择的抗菌药物种类有限,头孢菌素、碳青霉烯类及大环内酯类抗菌药物在儿童中广泛应用相关。2019年度监测数据表明新生儿CTX/CRO-R KPN、CR-ECO及CR-KPN的检出率均最高,儿童CTX/CRO-R KPN的检出率也高于成人及老年人群,需引起我们的高度重视,应加快儿童用药品种、剂型和规格的研发,减少儿童患者过分集中使用头孢菌素,加强儿科医生抗菌药物合理应用培训,落实医院感染防控措施,减少碳青霉烯类抗菌药物的过度使用。
4.4 不同标本常见耐药菌的检出率分析
观察不同标本来源的常见耐药菌检出率,出现在最高位次数最多的标本为脑脊液;出现在最低位次数最多的标本为脓液(见图22)。
5 重要耐药菌的变迁分析
2019年CR-ABA检出率为56.0%,较2018年的56.1%下降了0.1%,仍然维持较高的水平。对CTX/CRO-R KPN检出率呈现逐步下降趋势,从2014年的36.9%逐步下降至2019年的31.9%。对CTX/CRO-R-ECO检出率呈现逐步下降趋势,从2014年的59.7%逐步下降至2019年的51.9%。对QNR-ECO检出率呈现逐步缓慢下降趋势,从2014年的54.3%逐步下降至2019年的50.6%。MRSA检出率近5年呈现缓慢下降趋势,从2014年的36%逐步下降至2019年的30.2%(见图23)。2019年CR-PAE的检出率为19.1%,近3年呈缓慢下降趋势见图23。CR-KPN检出率持续上升,从2014年的6.4%上升至2019年的10.9%(见图24),部分省份上升速度较快,河南省从2014年的9.4%上升至2019年的23.4%,为近5年全国上升最快的地区。2019年PRSP、VREM及CR-ECO检出率分别为1.6%、1.1%及1.7%,近年来一直维持在较低水平(见图24)。
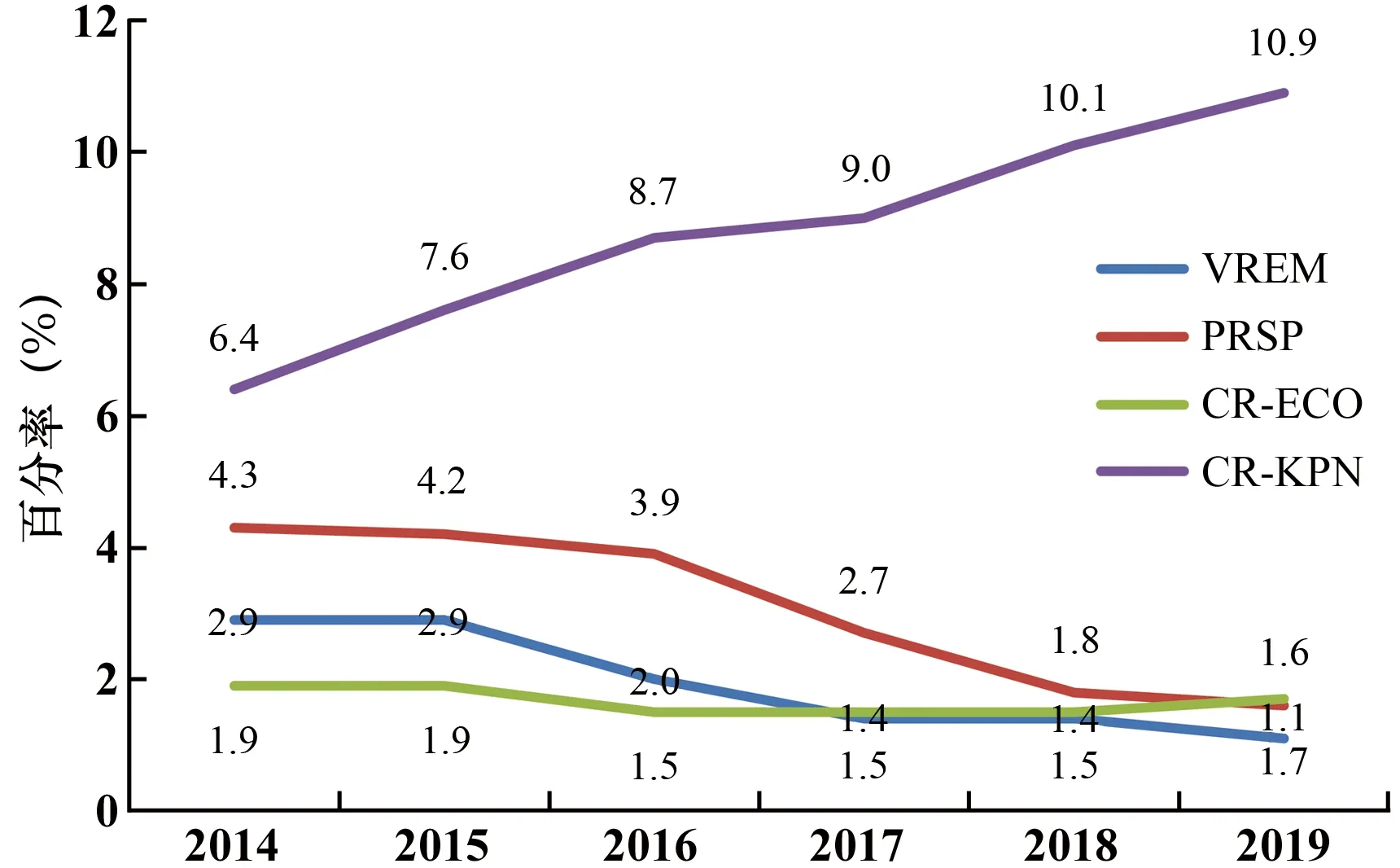
图24 特殊与重要耐药菌检出率分析
近几年的全国监测数据表明,大肠埃希菌对三代头孢菌素的耐药率呈明显下降趋势,与2014年相比下降了8个百分点,MRSA、PRSP和CR-PAE呈缓慢下降趋势。可能与近年来医疗机构积极落实国家关于抗菌药物临床合理应用政策、加强医院感染控制所取得的成效相关。随着医院内抗菌药物应用的规范化管理,尤其是外科手术预防使用抗菌药物的限制,广谱类头孢菌素的不合理应用有所减少,降低了肠杆菌科细菌产生超广谱β-内酰胺酶(ESBLs)发生的风险因素。肺炎链球菌是社区感染中最重要的病原菌之一,随着近年对门诊及社区医疗机构抗菌药物应用的严格管控,全国PRSP的检出率也在缓慢下降。
大肠埃希菌对喹诺酮类耐药率地区间略有差异,总体仍然处于相对较高水平,特别是东北和华北部分地区较高,但2019年全国大肠埃希菌对喹诺酮类平均耐药率为50.6%,与2014年的54.3%相比有所下降。随着我国卫生健康及农业农村等多部门联防联控、抗菌药物使用的进一步严格管理,期待大肠埃希菌对喹诺酮类的较高耐药现象能得到逐步缓解。
肺炎克雷伯菌对碳青霉烯类药物的耐药率近几年呈现缓慢上升趋势,全国各地区间有一定差异。2019年河南省、上海市及北京市是全国CR-KPN检出率最高的地区。贵州省及湖北省等23个地区2019年CR-KPN检出率较2018年有所增长,其中贵州省上升幅度最大,从2018年的4%上升至2019年的7.1%,上升了3.1个百分点。云南省、重庆市、甘肃省、江西省、陕西省、安徽省及西藏自治区7个地区2019年CR-KPN检出率较2018年有所下降,其中安徽省下降最多,较2018年下降了1.9个百分点,因此对于CR-KPN检出率较高及持续增加的地区,临床更应该给予更多的关注,加强碳青霉烯类抗菌药物应用的管理及加强医院感染的防控手段势在必行。
2019年碳青霉烯类耐药鲍曼不动杆菌的检出率为56%,这与2018年的56.1%相比基本持平,从2014年开始连续3年上涨的趋势有所遏制。
碳青霉烯类抗菌药物的不合理使用是细菌对其产生耐药的重要原因。近年来碳青霉烯类抗菌药物的临床使用量和强度逐年增加,肺炎克雷伯菌对碳青霉烯类的耐药率也呈现明显上升趋势。2019年河南省、上海市及北京市是全国CR-KPN检出率最高的地区。上海市及河南省2个地区近6年CR-KP的检出率持续上升。贵州省2019年CR-KP的检出率较2018年上升幅度全国最高,对于这些CR-KP检出率高及上升幅度较大的重点地区应进一步加强抗菌药物合理应用的管理,减少碳青霉烯类抗菌药物的过度使用,做好医院感染防控,防止耐药菌在医院和地区间的传播扩散,减缓对碳青霉烯类抗菌药物的耐药性持续加剧。
6 小结
本年度数据分析在统计和分析方法上与往年保持了一致性,通过系统自动审核及人工审核,对部分不合格的数据进行了剔除,以减少由于个别成员单位的错误数据所致的误差。
2019年全国监测数据表明,碳青霉烯类抗菌药物耐药的肺炎克雷伯菌的检出率呈现缓慢上升趋势,因此限制碳青霉烯类抗菌药物的过度使用至关重要。其他临床常见耐药菌的检出率呈下降趋势或持平。
耐药菌的检出率存在时间及地域性的差异,三代头孢菌素耐药的肺炎克雷伯菌、碳青霉烯类耐药的肺炎克雷伯菌及鲍曼不动杆菌在某些地区、某些特定病区及某些人群中较高的检出率应该引起关注,应加强重点区域的抗菌药物合理应用的监管及医院感染防控。
重要耐药病原菌检出率的地域分布具有一定规律,各种耐药菌检出率排名前3位的地区中,河南省出现7次,次数最多;其次为上海市和辽宁省均出现5次。河南省碳青霉烯类耐药的鲍曼不动杆菌、肺炎克雷伯菌及三代头孢菌素耐药的肺炎克雷伯菌、大肠埃希菌的检出率均为全国第一。各项耐药率排名后3位的地区中,出现次数最多的地区为宁夏回族自治区,出现9次;其次为西藏自治区,出现8次。
本文为2018年10月~2019年9月全国细菌耐药监测结果的概要。各省、全国三级医院、二级医院、儿童专科医院、不同年龄、不同标本以及门急诊患者、住院患者、重症监护病房患者等细菌耐药状况的详细数据请见各专业版报告。

