α1抗胰蛋白酶在缺血性脑卒中短期神经功能、生活能力及再复发评估综合预后中的应用价值*
朱 驰,金 宁,马 俊,孙丽丽,于思远,杨 冀
同济大学附属东方医院检验科,上海 200123
缺血性脑卒中具有高病死率的特点,是引起全球残疾率增加的重要原因之一[1]。尽管溶栓治疗及机械取栓术快速发展,但由于时间窗及指征的限制,大多数患者在卒中后仍有严重残疾[2]。 因此,提高脑卒中患者预后的生活能力、神经功能是临床治疗的重要目标。至今,用于评估患者功能的量表已大量发掘,美国国立卫生研究院卒中量表(NIHSS)评分通过对患者意识状态、运动功能、感觉器官、反应速度及高级神经功能活动的评价,可用于评估患者病情严重程度、神经功能缺损程度,对卒中预后的预测也具有重要作用[3];改良Rankin量表(mRS)评分可评定脑卒中患者独立生活的综合能力,是临床广泛使用的功能结局评分量表,被推荐为脑卒中预后的终点指标[4];另外,Essen卒中风险评估量表(ESRS)在预测脑卒中再复发风险中有稳定且重要的作用。有学者指出,患者入院时的凝血功能状态与预后的独立生活能力有明显相关性,但在神经功能的恢复及缺损方面无明显相关性[5]。因此,本文通过对缺血性脑卒中患者入院时的指标进行联合筛查诊断,旨在探讨实验室指标在缺血性脑卒中患者短期神经功能、生活能力及脑卒中再复发综合评估预后中的应用价值。
1 资料与方法
1.1一般资料 选择本院2018年2-5月收治的168例缺血性脑卒中患者作为研究对象,其中男102例(60.71%),平均年龄67.5岁,高血压142例(84.52%),2型糖尿病74例(44.05%),冠状动脉粥样硬化性心脏病(ACS)16例(9.52%),存在收缩压昼夜节律[(白天血压均值-夜间血压均值)/白天血压均值≥10%判断为患者存在正常昼夜节律]的15例(8.93%),存在舒张压昼夜节律的19例(11.31%),动态心电图发生S-T段改变的71例(42.26%),存在房颤的17例(10.12%);牛津郡社区卒中计划(OCSP)分型中部分前循环梗死81例(48.21%),部分后循环梗死60例(35.71%),完全前循环梗死2例(1.19%),腔隙型脑栓塞25例(14.88%);急性缺血性脑卒中试验病因(TOAST)分型中大动脉粥样硬化性83例(49.40%),小动脉闭塞性69例(41.07%),心源性脑栓塞12例(7.14%),原因不明4例(2.38%);住院期间抗栓治疗方式中单联抗血小板治疗有84例(50.00%);双联抗血小板治疗有84例(50.00%),联合应用抗凝药物治疗有10例(5.95%);采用溶栓治疗有34例(20.24%)。
1.2分组 于入院时、治疗7 d后行NIHSS评分,于治疗7 d后行mRS及ESRS评分。联合应用NIHSS、mRS、ESRS评分,对患者的综合预后进行计分,按患者神经功能预后不良者(NIHSS评分下降小于18%或增加)得分为0分,神经功能预后良好者(NIHSS评分下降≥18%)得分为1分;生活能力预后不良者(mRS评分≥3分)得分为0分,生活能力预后良好者(mRS评分<3分)得分为1分;患者有高复发可能的(ESRS评分≥3分)得分为0分,患者有低复发可能的(ESRS评分<3分)得分为1分。综合患者所有得分,总得分大于或等于2分者认为患者的综合评估较好,作为综合预后良好组(97例);小于2分者认为患者的综合评估较差,作为综合预后不良组(71例)。
1.3纳入和排除标准
1.3.1纳入标准 (1)经颅脑CT、磁共振血管成像等检查确诊为缺血性脑卒中;(2)空腹采血时间在入院48 h内;(3)年龄>18岁。
1.3.2排除标准 (1)恶性肿瘤、血液系统疾病、严重肝肾疾病;(2)在治疗过程有出血转化;(3)病历资料不完整;(4)存在抗血小板治疗禁忌证;(5)采用手术取栓治疗;(6)拒绝配合治疗或中途转院;(7)死亡。
1.4实验室指标 在患者入院48 h内采集空腹静脉血5 mL。血脂、急性时相反应蛋白、A1AT、CRP采用罗氏Cobas C702全自动生化分析仪检测,血小板参数采用迈瑞BC-6800血细胞分析仪检测,凝血功能指标采用希森美康CS-5100全自动血凝分析仪检测,试剂均来源于原厂家,检测当日质控均在控。
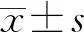
2 结 果
2.1两组基线临床资料比较 综合预后良好组与综合预后不良组患者在男性、高血压、2型糖尿病、ACS、入院舒张压、入院NIHSS评分、夜间平均收缩压/舒张压、收缩压/舒张压昼夜节律、S-T段改变、OCSP分型、TOAST分型、治疗方式方面比较,差异均无统计学意义(P>0.05);两组患者在年龄、入院收缩压、住院时间及房颤方面比较,差异均有统计学意义(P<0.05)。见表1。
2.2两组血脂、急性时相反应蛋白、糖化血红蛋白比较 综合预后良好组与综合预后不良组入院时生化指标中的同型半胱氨酸(Hcy)、A1AT水平比较,差异均有统计学意义(P<0.05);而血脂、触珠蛋白、α1酸性糖蛋白、糖化血红蛋白水平比较,差异均无统计学意义(P>0.05)。见表2。
表1 综合预后良好组与综合预后不良组基线临床资料比较
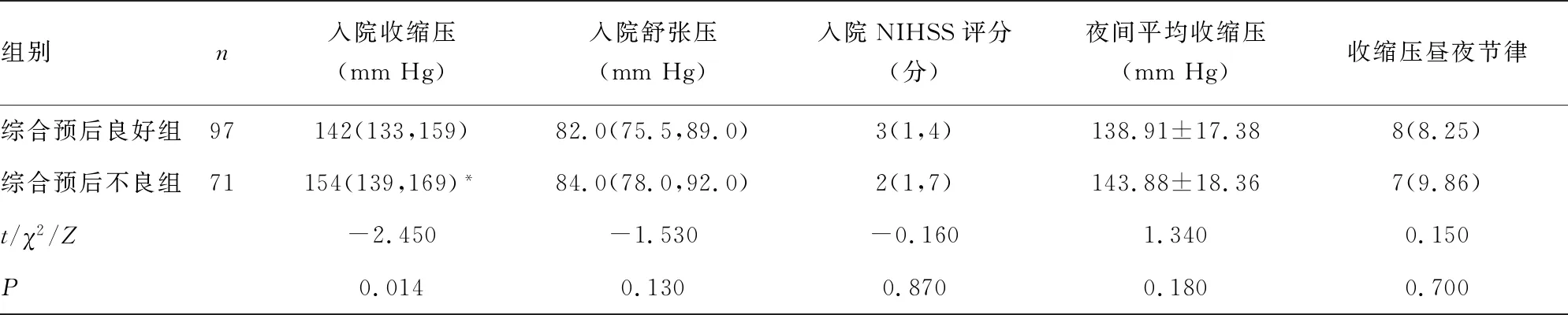
组别n入院收缩压(mmHg)入院舒张压(mmHg)入院NIHSS评分(分)夜间平均收缩压(mmHg)收缩压昼夜节律综合预后良好组97142(133,159)82.0(75.5,89.0)3(1,4)138.91±17.388(8.25)综合预后不良组71154(139,169)*84.0(78.0,92.0)2(1,7)143.88±18.367(9.86)t/χ2/Z-2.450-1.530-0.1601.3400.150P0.0140.1300.8700.1800.700
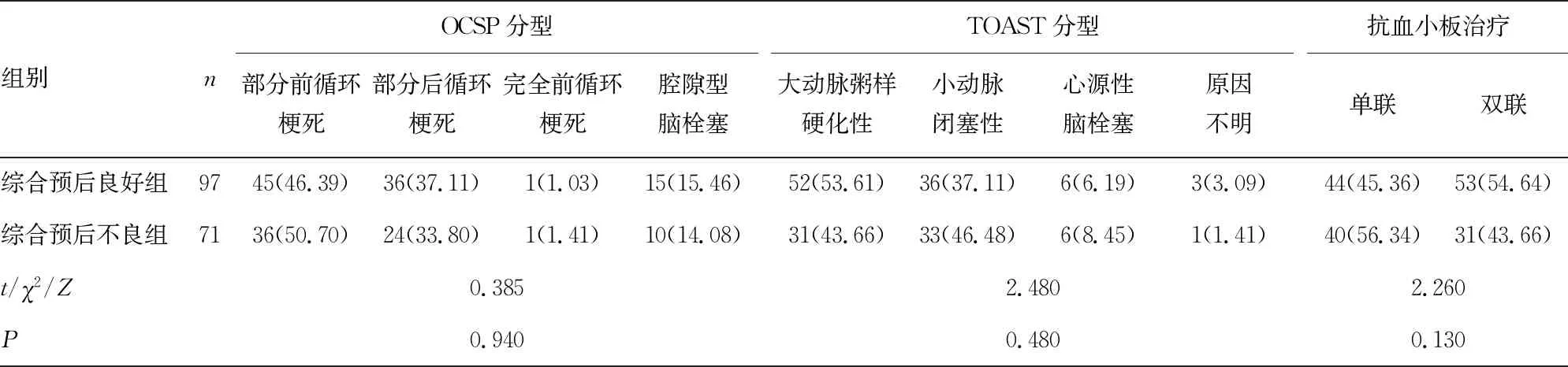
组别nOCSP分型部分前循环梗死部分后循环梗死完全前循环梗死腔隙型脑栓塞TOAST分型大动脉粥样硬化性小动脉闭塞性心源性脑栓塞原因不明抗血小板治疗单联双联综合预后良好组9745(46.39)36(37.11)1(1.03)15(15.46)52(53.61)36(37.11)6(6.19)3(3.09)44(45.36)53(54.64)综合预后不良组7136(50.70)24(33.80)1(1.41)10(14.08)31(43.66)33(46.48)6(8.45)1(1.41)40(56.34)31(43.66)t/χ2/Z0.3852.4802.260P0.9400.4800.130
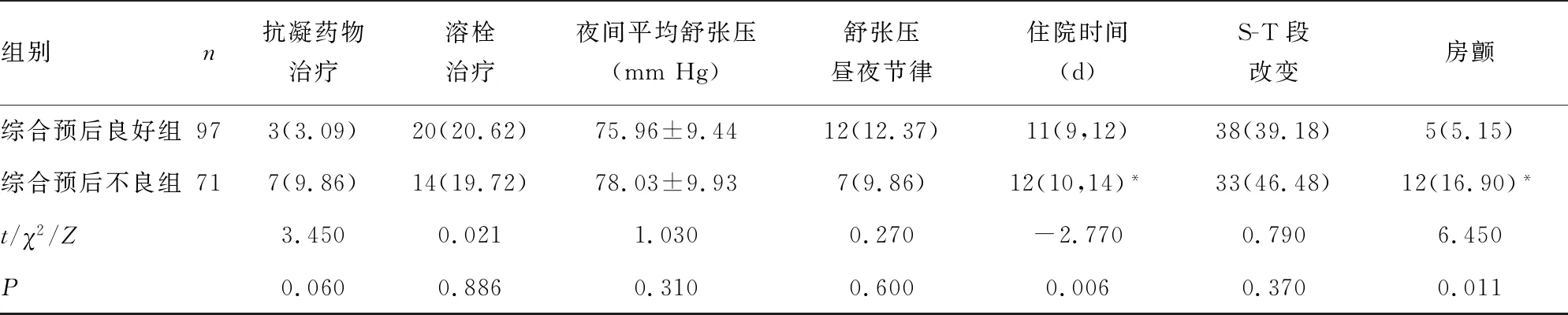
组别n抗凝药物治疗溶栓治疗夜间平均舒张压(mmHg)舒张压昼夜节律住院时间(d)S-T段改变房颤综合预后良好组973(3.09)20(20.62)75.96±9.4412(12.37)11(9,12)38(39.18)5(5.15)综合预后不良组717(9.86)14(19.72)78.03±9.937(9.86)12(10,14)*33(46.48)12(16.90)*t/χ2/Z3.4500.0211.0300.270-2.7700.7906.450P0.0600.8860.3100.6000.0060.3700.011
2.3两组凝血功能指标比较 综合预后良好组与综合预后不良组凝血功能指标纤维蛋白原(FIB)和凝血酶时间(TT)比较,差异均有统计学意义(P<0.05);而凝血酶原时间(PT)、国际标准化比值、活化部分凝血活酶时间、纤维蛋白(原)降解产物、抗凝血酶Ⅲ活性、D-二聚体(D-D)水平比较,差异均无统计学意义(P>0.05)。
2.4两组血小板参数及C反应蛋白(CRP)、红细胞沉降率(ESR)比较 综合预后良好组与综合预后不良组血小板参数中血小板计数、血小板压积、平均血小板体积、血小板分布宽度、大型血小板比率及CRP水平比较,差异均无统计学意义(P>0.05);而ESR比较,差异有统计学意义(P<0.05)。

表2 综合预后良好组与综合预后不良组生化指标比较
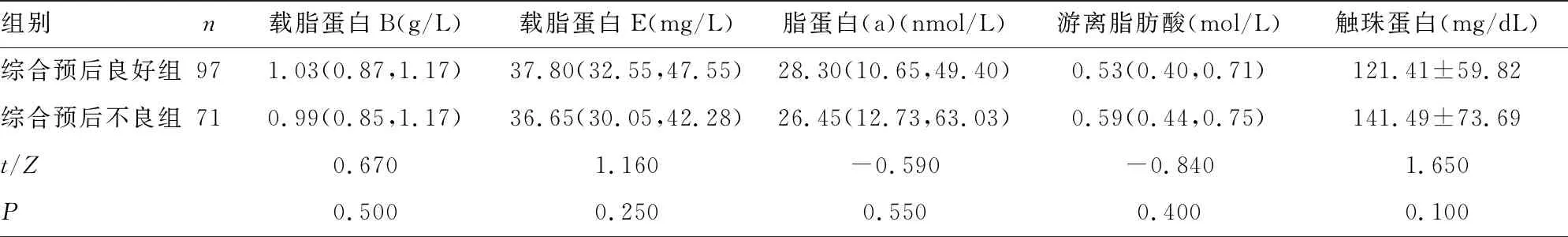
组别n载脂蛋白B(g/L)载脂蛋白E(mg/L)脂蛋白(a)(nmol/L)游离脂肪酸(mol/L)触珠蛋白(mg/dL)综合预后良好组971.03(0.87,1.17)37.80(32.55,47.55)28.30(10.65,49.40)0.53(0.40,0.71)121.41±59.82综合预后不良组710.99(0.85,1.17)36.65(30.05,42.28)26.45(12.73,63.03)0.59(0.44,0.75)141.49±73.69t/Z0.6701.160-0.590-0.8401.650P0.5000.2500.5500.4000.100
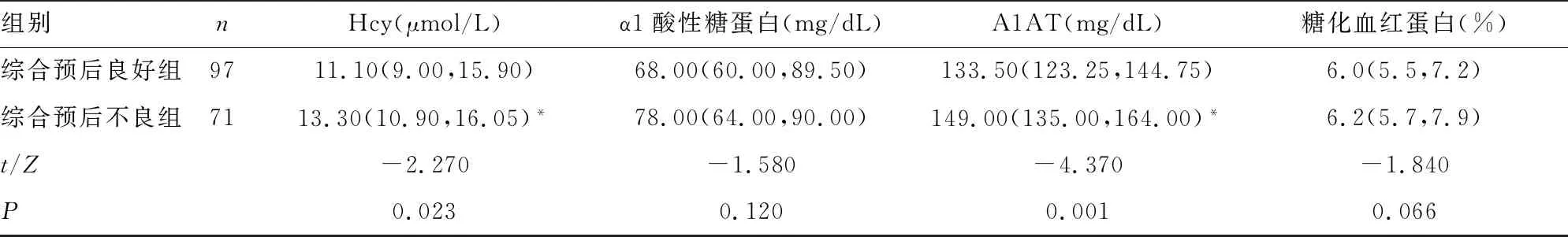
组别nHcy(μmol/L)α1酸性糖蛋白(mg/dL)A1AT(mg/dL)糖化血红蛋白(%)综合预后良好组9711.10(9.00,15.90)68.00(60.00,89.50)133.50(123.25,144.75)6.0(5.5,7.2)综合预后不良组7113.30(10.90,16.05)*78.00(64.00,90.00)149.00(135.00,164.00)*6.2(5.7,7.9)t/Z-2.270-1.580-4.370-1.840P0.0230.1200.0010.066
2.5回归分析 二元回归分析前,将上述差异有统计学意义的指标进行两两相关性分析发现,A1AT与年龄、TT、ESR、FIB,入院收缩压与住院时间、Hcy、FIB与TT、ESR相关,并以线性回归模型验证。为了提高二元回归方程的准确性,在建立二元回归分析时将年龄、TT、ESR、FIB、住院时间、Hcy间具有相关性的指标生成交互作用新变量。分析时综合预后不良组赋值为0,综合预后良好组赋值为1,二分类Logistic回归分析显示,A1AT是缺血性脑卒中患者综合预后良好的保护因素(P<0.05),A1AT每升高一个单位,预后不良的风险就会上升6%。见表3。
2.6模型验证 为了验证纳入的自变量和模型的准确性,将A1AT水平按中位数(136.00 mg/dL)分为低值队和高值队进行分层分析;分别比较低值队和高值队中综合预后良好组与综合预后不良组间的实验室指标,结果显示,不论在低值队还是在高值队,2.1、2.2、2.3、2.4中结果有明显差异的指标(年龄、入院收缩压、住院时间、Hcy、FIB、TT、ESR)比较,差异均无统计学意义(P>0.05),验证了上述二元回归分析模型中A1AT为综合预后危险因素的假设模型,见表4。
2.7ROC曲线分析 ROC曲线分析结果显示,A1AT为预测缺血性脑卒中患者综合预后不良的最佳指标,阈值为135.50 mg/dL,曲线下面积为0.741,灵敏度为77.1%,特异度为59.2%。见表5、图1。
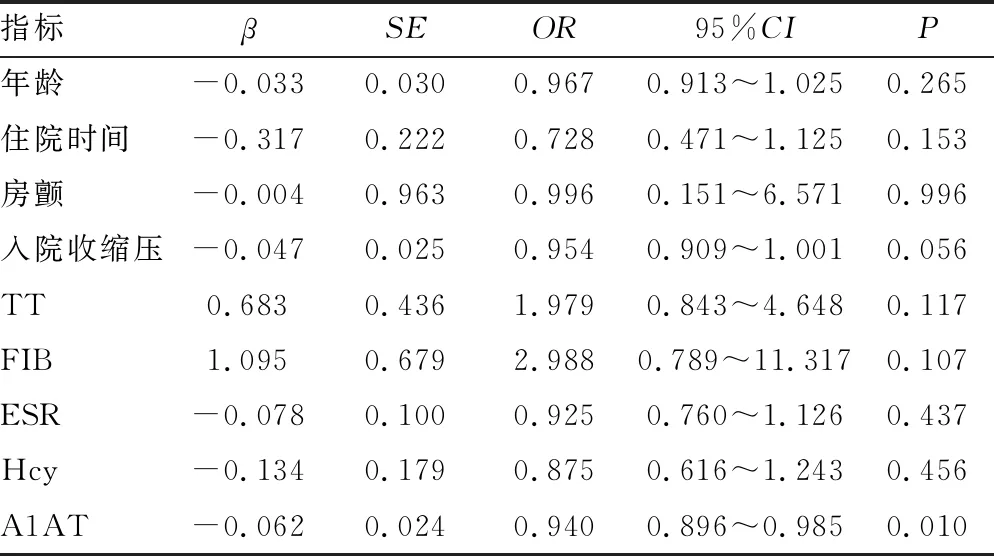
表3 影响缺血性脑卒中患者综合预后因素的二分类Logistic回归分析结果

表4 按A1AT水平划分的低值队、高值队中综合预后良好组与综合预后不良组间的指标比较[M(P25,P75)]
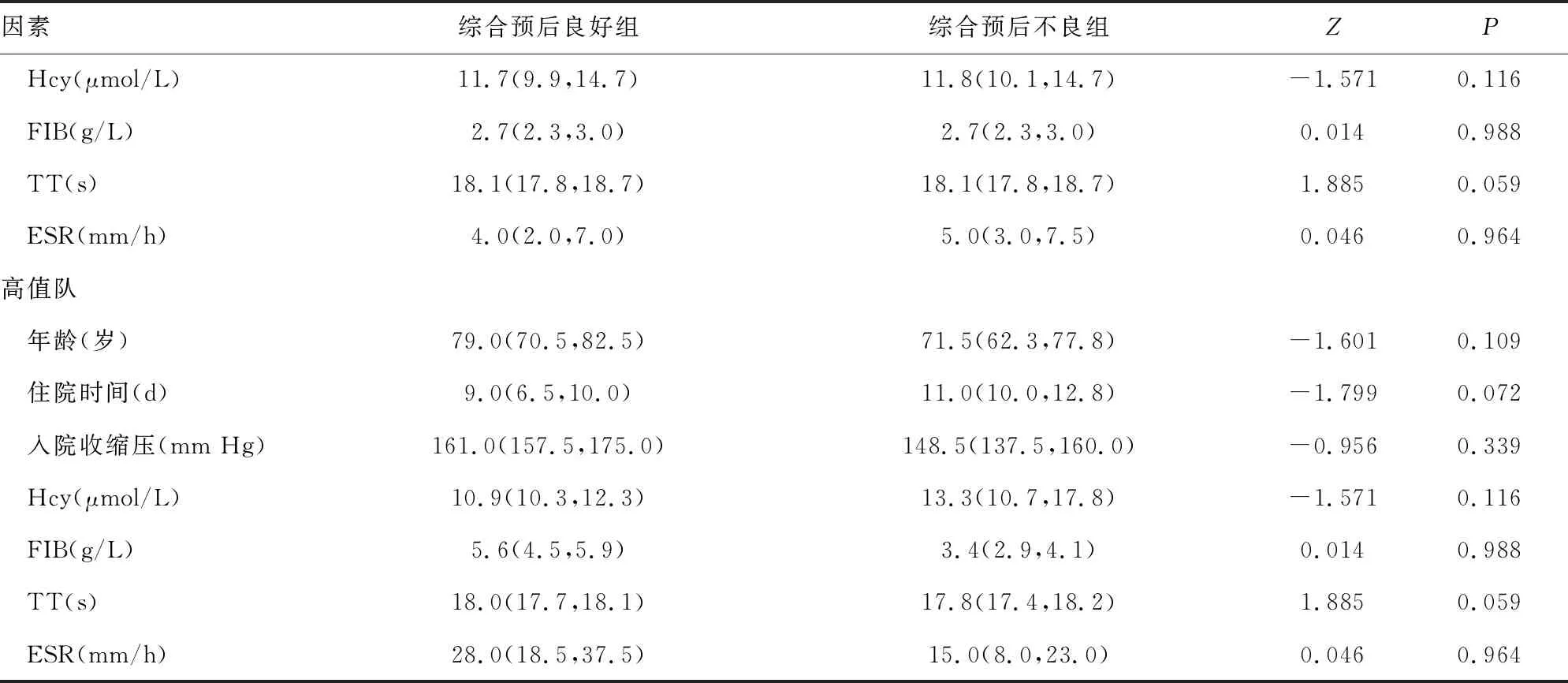
续表4 按A1AT水平划分的低值队、高值队中综合预后良好组与综合预后不良组间的指标比较[M(P25,P75)]

表5 缺血性脑卒中综合预后预测效能参数表

图1 缺血性脑卒中综合预后预测ROC曲线
3 讨 论
本研究缺血性脑卒中患者短期综合预后良好组与预后不良组年龄、住院时间、房颤、入院收缩压及TT、FIB、Hcy、ESR、A1AT有明显差异,其中入院时A1AT水平是缺血性脑卒中患者综合预后良好的保护因素,A1AT作为诊断指标预测缺血性脑卒中患者短期综合预后效果最佳,阈值为135.50 mg/dL,灵敏度为77.1%,特异度为59.2%。因此,需重视患者入院时相应的实验室指标并对症治疗以评估并改善患者的综合预后。
本研究发现,综合预后不良组A1AT水平明显高于综合预后良好组,回归分析后发现,A1AT是短期综合预后良好的保护因素,并且是预测缺血性脑卒中患者短期综合预后的最佳指标,在国内尚少见报道。A1AT是一项炎症相关指标,而炎症在脑卒中的发生、发展及预后恢复中有极其重要的作用[6]。首先,炎症可降低血管内斑块的稳定性,使动脉粥样硬化斑块破裂形成血栓;另外,在缺血性脑卒中进展时,梗死核心区的炎症可通过星形胶质细胞等活化的免疫细胞表达传递,引起周边细胞的继发性凋亡,从而激活周围脑血管,打开血脑屏障,最终引起水肿及周围免疫细胞继发性损伤[7]。因此,脑卒中后,患者体内的炎症敏感性蛋白水平与患者的不良预后之间有一定关联。A1AT作为第二攻击的急性时相反应蛋白,在炎症刺激后72~96 h升至峰值,时间窗较长,故可表现为A1AT水平升高。当患者体内发生炎症、感染时,血清A1AT水平可升高3~4倍,因此,预后不良患者A1AT水平偏高可解释为更为广泛的炎症所致。另外,炎症所产生的氧化应激反应不仅可以引起组织损伤,还可以反馈性促进炎症扩张,而氧化应激反应所致的炎症扩张反应在脑梗死的发生和发展过程中发挥重要作用;A1AT可抑制氧化应激介导的炎症,可能原因是因为A1AT的组成上有4个蛋氨酸残基,而蛋氨酸是一种强有力的抗氧化剂,因此,A1AT抗炎机制之一可能为其所致的氧化产物失去活性[8];另一方面,A1AT可抑制多种蛋白酶,如胰蛋白酶、尿激酶、纤溶酶、凝血酶等的活性及激活的补体,A1AT主要通过抑制嗜中性粒细胞弹性蛋白酶,与蛋白酶形成复合物,通过自毁模式被吞噬细胞吞噬及识别,最后在血浆中被清除,导致弹性蛋白酶降解,最终抑制梗死过程中的炎症、免疫反应,防止缺血性脑卒中的进展[9]。有研究表明,促炎性细胞因子的表达是导致脑缺血中神经元死亡的主要途径[10]。而A1AT可通过抑制促炎细胞因子(白细胞介素-6、白细胞介素-8和肿瘤坏死因子-α)的产生及能力,并增加细胞环状单磷酸腺苷水平来促进抗炎细胞因子(白细胞介素-10)产生[11]。
炎症是缺血性脑卒中后神经损伤的关键因素,因此,A1AT在治疗干预领域有巨大潜力。有研究表明,注射人α1抗胰蛋白酶疗法可预防脑组织损伤并改善脑卒中预后[12],可能与以下因素有关:(1)由于缺血性脑卒中的血脑屏障损伤部分是由炎症引起的,并导致致病性血管源性水肿,因此,人α1抗胰蛋白酶作为一种抗炎蛋白,可能促进血脑屏障完整性的维持和恢复[13]。(2)人α1抗胰蛋白酶可以通过抑制淋巴细胞向缺血区域的浸润和迁移而间接减少脑组织损伤[14]。(3)人α1抗胰蛋白酶可能通过抑制半胱天冬酶-1和半胱天冬酶-3来抑制缺血和再灌注诱导的神经元细胞死亡。(4)血浆来源的A1AT可抑制炎性小体的形成,从而导致梗死面积减小[14]。(5)人α1抗胰蛋白酶可以在缺氧和缺糖后保护不同种类的神经元和神经胶质细胞,还可以保护星形胶质细胞和少突胶质细胞免受缺氧缺糖诱导的细胞死亡[15]。
因本文为回顾性分析,分析数据量较小且为单中心研究,可能存在一定的选择偏倚和干扰;另外,在基线临床资料比较时,未比较两组患者的梗死面积大小及狭窄部位,并且没有对患者的发病时间进行统计分析,有一定的局限性,需进一步开展前瞻性研究加以验证。
综上所述,缺血性脑卒中患者的神经功能预后、生活功能预后及脑卒中再复发可能的综合评估中,除了年龄、房颤等公认的缺血性脑卒中的危险因素需密切关注外,患者入院时的收缩压及TT、FIB、Hcy、ESR、A1AT也需加大重视力度,尤其应关注A1AT对缺血性脑卒中患者短期综合预后的影响。

